Alltag ohne Sorge: Wie Sie unfreiwilligen Urinverlust bei einer Belastungsinkontinenz bekämpfen.
Sie haben unfreiwilligen Urinverlust bei alltäglichen Aktivitäten wie Lachen, Husten, Niesen oder dem Heben schwerer Gegenstände?
Dann leiden sie mit hoher Wahrscheinlichkeit an einer Belastungsinkontinenz (auch Stressinkontinenz genannt). Häufig tritt sie auf, wenn der Druck im Bauchraum durch Lachen, Husten, Heben schwerer Gegenstände oder andere körperliche Aktivitäten erhöht wird. Eine häufige Ursache ist die Schwächung der Beckenbodenmuskulatur, die die Harnröhre und Blase nicht mehr ausreichend unterstützt. Dies kann durch Faktoren wie Schwangerschaft, Geburt, altersbedingte Veränderungen, Übergewicht oder chirurgische Eingriffe begünstigt werden.
Belastungsinkontinenz
Symptome, Ursachen, Diagnostik und Behandlung

- Inhaltsverzeichnis
- Symptome
- Schweregrade
- Ursachen
- Diagnostik
- Behandlung
- ERFAHRUNGEN
- Erfahrungsberichte & FAQ
 Belastungsinkontinenz ist ein Thema, das viele von uns betrifft, aber selten offen besprochen wird. Wenn Sie von dieser Form der Inkontinenz betroffen sind, kennen Sie wahrscheinlich die charakteristischen Symptome nur allzu gut:
Belastungsinkontinenz ist ein Thema, das viele von uns betrifft, aber selten offen besprochen wird. Wenn Sie von dieser Form der Inkontinenz betroffen sind, kennen Sie wahrscheinlich die charakteristischen Symptome nur allzu gut:
Belastungsinkontinenz, auch Stressinkontinenz genannt, bezieht sich auf den unwillkürlichen Verlust von Urin, der durch erhöhten Druck auf die Blase verursacht wird. Im Alltag können verschiedene Situationen auftreten, in denen dieser Zustand eine Herausforderung darstellt. Zum Beispiel kann Husten oder Niesen den Druck auf die Blase so stark erhöhen, dass es zu ungewolltem Urinverlust kommt. Ähnlich verhält es sich beim Lachen, wenn ein kräftiger Lachanfall ebenfalls zu Druck auf die Blase führen kann.
Sportliche Aktivitäten wie Laufen, Springen, Aerobic oder Gewichtheben sind häufige Auslöser, da diese Übungen den Druck im Bauchraum erhöhen. Selbst alltägliche Aufgaben wie Treppensteigen oder das Heben schwerer Gegenstände, sei es beim Einkaufen oder bei der Hausarbeit, können belastungsinkontinente Episoden hervorrufen.
Darüber hinaus kann der plötzliche Druckwechsel beim Aufstehen aus einer sitzenden oder liegenden Position zu Urinverlust führen. Auch während oder nach sexuellen Aktivitäten kann Belastungsinkontinenz ein Problem darstellen. Aktivitäten wie Tanzen oder andere rhythmische Bewegungen, die den Druck auf die Blase erhöhen, sind ebenfalls potenzielle Auslöser. Schließlich kann auch das Heben von Kindern bei betroffenen Eltern zu unerwartetem Urinverlust führen.
Diese Beispiele verdeutlichen, dass Belastungsinkontinenz in vielen alltäglichen Situationen auftreten kann. Es ist wichtig, dass Betroffene sich nicht scheuen, mit einem Arzt oder Fachmann über ihre Symptome zu sprechen, um geeignete Behandlungsmöglichkeiten zu finden.
Emotionale Belastung und soziale Einschränkungen: Die Wahrscheinlichkeit, dass die ständige Sorge vor einem ungewollten Urinverlust soziale Situationen belastet, ist hoch. Viele Betroffene ziehen sich zurück oder vermeiden bestimmte Aktivitäten, um peinliche Momente zu verhindern.
![]()
Die Symptome der Belastungsinkontinenz sind klar erkennbar: ungewollter Urinverlust ohne drängenden Harndrang, hervorgerufen durch körperliche Belastungen. Dieses Problem führt zu einer merklichen Einschränkung der Lebensqualität und sollte nicht unterschätzt werden. Sprechen Sie darüber, damit Sie frühzeitig die passende Hilfe erhalten können.
Schweregrade
Grad 1:
Leichte BelastungsinkontinenzBei leichter Belastungsinkontinenz verlieren Sie Urin bei plötzlichen Bewegungen wie Niesen, Husten oder Lachen. Der Verlust ist gering und meist tropfenweise.

Grad 2:
Mittlere BelastungsinkontinenzBei mittlerer Belastungsinkontinenz tritt der Urinverlust bei alltäglichen Aktivitäten wie Gehen oder Aufstehen auf. Die Menge des Urinverlusts ist größer als bei Grad 1.

Grad 3:
Schwere BelastungsinkontinenzSchwere Belastungsinkontinenz führt dazu, dass Sie auch in Ruhe Urin verlieren. Jede kleine körperliche Anstrengung oder Bewegung kann zu einem unkontrollierten Urinverlust führen.

Ursachen von Belastungsinkontinenz
Die Belastungsinkontinenz, kann durch eine Reihe von Ursachen verursacht sein, die den Beckenboden belasten oder schwächen. Der Beckenboden ist eine Gruppe von Muskeln, die wie eine Hängematte die Blase, den Darm und bei Frauen auch die Gebärmutter unterstützen.
Das Bindegewebe spielt eine wichtige Rolle in der Stützstruktur rund um die Blase und die Urethra (Harnröhre). Bei einer Bindegewebsschwäche kann diese Stützfunktion beeinträchtigt sein, was dazu führt, dass der Verschlussmechanismus der Urethra unter körperlicher Belastung, wie beim Husten, Niesen, Lachen oder Heben schwerer Gegenstände, nicht mehr richtig funktioniert. In der Folge kann es zu einem unfreiwilligen Urinverlust kommen.
Die häufigsten Faktoren, die zu einer Belastungsinkontinenz führen können:
Schwangerschaft & Geburten
Geburten und Beckenboden: Symptome erkennen, vorbeugen und behandeln
Die Beckenbodenmuskulatur spielt eine entscheidende Rolle dabei, die Organe im Beckenbereich – einschließlich der Harnblase und Urethra – in der richtigen Position zu halten und für eine adäquate Funktion des Harntrakts zu sorgen. Bei vaginalen Geburten werden der Beckenboden und die damit verbundenen Strukturen stark beansprucht und gedehnt, um die Geburt des Kindes zu ermöglichen. Dies kann eine oder mehrere der folgenden Auswirkungen haben:
Ausdehnung und Schwäche: Während der Geburt dehnt sich der Beckenboden, um das Baby passieren zu lassen. Dieser Prozess kann die Muskeln und das umliegende Gewebe überdehnen und so zu einer langfristigen Schwächung führen.
Verletzungen und Risse: Manchmal können Geburten zu Rissen oder Verletzungen des Gewebes führen, die im Falle einer nicht korrekten Heilung auch dauerhaft Schwäche im Beckenboden hinterlassen können.
Nervenschäden: Es kann auch zu einer Beschädigung der Nerven kommen, die für die Muskelkontrolle im Beckenbodenbereich verantwortlich sind, was zu einer verminderten Muskelfunktion und auch Sensibilität führen kann.
Veränderung der Körperhaltung und -statik: Schwangerschaft und Geburt können die Körperhaltung und das Zusammenspiel der Muskeln im Körper verändern. Ein schwächerer Beckenboden kann dazu führen, dass der Druck auf die Blase steigt und deren Unterstützung nachlässt.
All dies kann zusammenwirken und dazu führen, dass die Urethra nicht mehr optimal geschlossen wird, insbesondere wenn der Druck im Abdomen ansteigt. Der daraus resultierende unwillkürliche Urinverlust bei körperlicher Anstrengung – also bei Belastungsinkontinenz – ist die Folge.
Nach der Geburt: Beckenboden stärken!
Es gibt jedoch Möglichkeiten, den Beckenboden nach einer Geburt zu stärken. Frauen werden oft ermutigt, nach der Entbindung und nach einer entsprechenden Erholungsphase mit speziellen Übungen zur Kräftigung des Beckenbodens zu beginnen. Diese sogenannten Kegel-Übungen, die unter fachlicher Anleitung durch Physiotherapeuten erlernt und dann regelmäßig durchgeführt werden sollen, können dazu beitragen, die Muskulatur zu stärken und die Funktion der Harnröhre zu unterstützen.
Bestehen nach einer Geburt Symptome einer Belastungsinkontinenz, ist es ratsam, dieses Problem bei postnatalen Kontrolluntersuchungen anzusprechen, um entsprechende Hilfestellungen und Behandlungen zu erhalten.
Lesen Sie auch unseren Ratgeber zum Thema:
 Starker Beckenboden nach Geburt & Schwangerschaft
Starker Beckenboden nach Geburt & SchwangerschaftÄlterwerden
Das Altern ist ein natürlicher Prozess, der Veränderungen im ganzen Körper mit sich bringt, einschließlich der Muskulatur. Der Beckenboden ist aus einer Gruppe von Muskeln und Bindegeweben zusammengesetzt, die für wichtige Funktionen wie die Kontrolle der Blasen- und Darmbewegungen wesentlich sind. Im Laufe des Lebens, und insbesondere während und nach den Wechseljahren bei Frauen, da hormonelle Veränderungen ebenfalls eine Rolle spielen, kann der Muskeltonus im Beckenboden vermindern.
Mit dem Absinken des Östrogenspiegels bei Frauen nach der Menopause wird das Gewebe, das den Beckenorganen Stütze bietet, schwächer, weniger elastisch und ist weniger in der Lage, sich nach dem Dehnen wieder zusammenzuziehen. Bei Männern, obwohl normalerweise nicht hormonell bedingt, kann auch eine Schwächung des Beckenbodens und assoziierter Strukturen durch natürliche Alterungsprozesse oder Gesundheitsbedingungen wie Prostata-Probleme beobachtet werden.
Die Folgen dieser Veränderungen sind vielfältig:
- Verminderte Unterstützung der Beckenorgane: Wenn die Muskeln des Beckenbodens schwächer werden, bieten sie weniger Unterstützung für die Blase und die Urethra. Dies bedeutet, dass bei erhöhtem intra-abdominalem Druck die Fähigkeit, den Urin zurückzuhalten, beeinträchtigt sein kann.
- Verminderte Reaktionsfähigkeit: Schwächere Muskeln können auch weniger reaktionsfähig sein, was bedeutet, dass sie sich nicht schnell genug zusammenziehen können, um einen unwillkürlichen Urinabgang zu verhindern.
- Erhöhtes Risiko für Organvorfall (Prolaps): Bei Frauen kann eine Schwächung des Beckenbodens dazu führen, dass die Beckenorgane (wie die Blase oder Gebärmutter) sich absenken und gegen die Vagina drücken, was als Prolaps bekannt ist und die Inkontinenz verschlimmern kann.
- Chronische Bedingungen: Mit dem Alter steigen auch die Chancen chronischer Erkrankungen wie Diabetes, die Nerven oder Muskeln beeinflussen und die Inkontinenz ebenfalls verschlimmern können.
Prävention und Management sind in der Behandlung der Belastungsinkontinenz im Zusammenhang mit dem Alter wesentlich. Übungen zur Stärkung des Beckenbodens können wesentlich dazu beitragen, ebenso wie eine gesunde Lebensführung durch regelmäßige Bewegung und Gewichtskontrolle. Weiterhin ist es wichtig, dass ältere Erwachsene mit ihren Ärzten über Symptome der Inkontinenz sprechen, da es zahlreiche Behandlungsoptionen gibt, die helfen können, die Symptome zu managen und die Lebensqualität zu verbessern.
Übergewicht oder Adipositas
Übergewicht und Fettleibigkeit haben erhebliche Auswirkungen auf die Gesundheit, einschließlich der Gesundheit des Beckenbodens und der Blasenfunktion. Das zusätzliche Gewicht erhöht den intra-abdominalen Druck, also den Druck im Bauchraum, was kontinuierlich auf den Beckenboden und die darunter liegenden Organe einwirkt. Dieser erhöhte Druck kann dazu führen, dass der Beckenboden und die Muskeln, die für die Kontinenz verantwortlich sind, übermäßig beansprucht und mit der Zeit geschwächt werden.
Die Verbindung zwischen Übergewicht und Belastungsinkontinenz umfasst folgende Punkte:
- Erhöhter Abdominaldruck: Der konstante zusätzliche Druck, der durch das überschüssige Gewicht auf den Beckenboden ausgeübt wird, kann Schaden an den Muskeln und dem unterstützenden Gewebe anrichten, wodurch diese ihren Halt verlieren und nicht mehr wirksam arbeiten können.
- Adipositas-bedingte Entzündung: Fettleibigkeit ist oft mit einer niedriggradigen Entzündung verbunden, die die Gesundheit des Gewebes negativ beeinflussen kann, einschließlich der Muskeln und Bänder, die für die Beckenbodenfunktion wichtig sind.
- Hormonelle Veränderungen: Adipositas kann auch hormonelle Veränderungen hervorrufen, die den Beckenboden beeinträchtigen können.
- Beeinträchtigung des Lebensstils: Übergewicht kann zu geringerer körperlicher Aktivität führen, was in weiterer Folge eine Schwächung der Beckenbodenmuskulatur bewirken kann.
- Diabetesrisiko: Fettleibigkeit ist ein bekannter Risikofaktor für Typ-2-Diabetes, eine Erkrankung, die durch schlechte Blutzuckerkontrolle die Nerven beeinträchtigen kann, einschließlich jener, die für die Blasenkontrolle wichtig sind.
Chronischer Husten oder Heben schwerer Lasten
Chronischer Husten und regelmäßiges Heben schwerer Lasten stellen eine repetitive Belastung für den Beckenboden dar und können damit zu dessen Schwäche und zur Entwicklung oder Verschlechterung einer Belastungsinkontinenz beitragen. Hier eine genauere Erklärung, wie dies geschieht:
Chronischer Husten
Ein chronischer Husten erzeugt wiederholte, starke Zunahmen des intraabdominalen Drucks. Jeder Hustenstoß verursacht einen plötzlichen Anstieg des Drucks in der Bauchhöhle, was die Beckenbodenmuskulatur belastet, die Urethra und die Blase zu unterstützen. Wenn diese Belastung oft genug auftritt, kann dies zu einer Ermüdung oder Schädigung des Beckenbodens führen. Häufige Ursachen für einen chronischen Husten sind Rauchen, Asthma, COPD (chronisch obstruktive Lungenerkrankung) oder chronische Bronchitis.
Heben schwerer Lasten
Das regelmäßige Heben schwerer Gegenstände kann in ähnlicher Weise den Druck im Bauchraum steigern. Während des Hebens müssen die Bauch- und Beckenmuskel stark angespannt werden, um den Körper zu stabilisieren. Dieser Vorgang kann, bei nicht korrekter Technik oder zu schweren Lasten, zu einer Überbeanspruchung des Beckenbodens führen. Berufe, die körperliche Arbeit wie das Heben schwerer Lasten erfordern, oder Sportarten wie Gewichtheben können ein erhöhtes Risiko bedeuten.
Die Schäden oder die Schwächung des Beckenbodens aufgrund dieser Aktivitäten manifestieren sich vor allem in Situationen, in denen der intraabdominale Druck sich erhöht – zum Beispiel bei weiterem Husten oder Heben –, was dann zu unwillkürlichem Urinverlust führt.
Prävention und Management
Um die Auswirkungen von chronischem Husten und schwerem Heben auf die Belastungsinkontinenz zu minimieren, sind folgende Schritte hilfreich:
- Behandlung des Hustens: Es ist wichtig, die Grunderkrankung, die den chronischen Husten verursacht, zu behandeln, beispielsweise durch Raucherentwöhnung oder medizinische Therapien bei Erkrankungen wie Asthma oder COPD.
- Korrekte Hebe-Techniken: Wer regelmäßig schwer heben muss, sollte darauf achten, korrekte Hebe-Techniken zu erlernen und anzuwenden, um den Druck auf den Beckenboden zu minimieren.
- Stärkung des Beckenbodens: Unabhängig von der Ursache für den erhöhten abdominalen Druck können Übungen zur Stärkung des Beckenbodens hilfreich dabei sein, die Muskulatur zu kräftigen und Inkontinenzsymptome zu reduzieren.
- Lebensstiländerungen: Dazu gehören auch allgemeine Änderungen des Lebensstils, wie Übungsroutinen, die eine bessere Kernstärke und Körpermechanik fördern, um den Beckenboden zu schützen.
Es ist sinnvoll sich individuellen Rat bei Fachleuten wie Physiotherapeuten, Ärzten eine Strategie zur Vermeidung von Beckenbodenschäden und Inkontinenz zu entwickeln.
Hormonelle Veränderungen Wechseljahre
Während der Wechseljahre durchlaufen Frauen signifikante hormonelle Veränderungen, insbesondere die Verminderung des Östrogenspiegels. Östrogen ist ein Hormon, das viele Funktionen im weiblichen Körper beeinflusst, einschließlich der Erhaltung der Stärke und Elastizität des Gewebes und der Muskeln im Beckenbereich. Mit sinkendem Östrogenspiegel während der Perimenopause und Menopause können folgende Auswirkungen eintreten, die die Beckenbodenfunktion beeinträchtigen und zu Inkontinenz führen oder sie verstärken können:
- Verminderte Gewebeelastizität: Das östrogenabhängige Gewebe im Urogenitaltrakt sowie der Beckenboden selbst verlieren an Elastizität und Stärke. Das Bindegewebe wird weniger flexibel und unterliegt leichter Schäden, was die Unterstützung der Blase und Urethra beeinträchtigt.
- Atrophie des Gewebes: Dünner werdendes, weniger robustes Gewebe kann die Folge des Östrogenentzugs sein, was besonders in der Vaginalwand und der Urethra bemerkbar sein kann. Das kann die Verschlussfunktion der Urethra während körperlicher Belastungssituationen schwächen und zu Inkontinenz führen.
- Veränderte Funktion der Harnwege:< Östrogenmangel kann die Funktion der Harnwege beeinflussen; dazu gehört die Sensation des Harndranges sowie die Häufigkeit des Wasserlassens.
- Schleimhautveränderungen: Der Schutz der Harnwege durch die Schleimhäute kann sich durch verringerte Östrogenspiegel reduzieren und zu einer erhöhten Anfälligkeit für Infektionen führen, was Inkontinenzsymptome verschlimmern kann.
Um die negativen Auswirkungen der menopausalen hormonellen Veränderungen auf den Beckenboden zu managen, stehen verschiedene Behandlungsoptionen zur Verfügung:
- Lokale Östrogentherapie: Östrogencremes, -tablette oder -ringe, die direkt in die Vagina eingeführt werden, können helfen, das Gewebe zu stärken und Symptome der Inkontinenz zu reduzieren.
- Beckenbodenübungen: Kegel-Übungen oder physiotherapeutische Maßnahmen können dazu beitragen, die Beckenbodenmuskulatur zu kräftigen und zu unterstützen.
- Lebensstiländerungen: Gewichtsverlust, Nichtrauchen und Vermeidung von Aktivitäten, die zu einem erhöhten Druck auf den Beckenboden führen (wie z.B. schweres Heben), können helfen, die Symptome der Belastungsinkontinenz zu mildern.
- Medikamente: In einigen Fällen können medikamentöse Behandlungen verschrieben werden, die darauf abzielen, die Blasenfunktion zu verbessern.
Es ist wichtig, dass Frauen ihre Symptome mit ihrem Arzt oder ihrer Ärztin während der Wechseljahre besprechen, um eine individuell angepasste Behandlungsstrategie zu entwickeln und die Lebensqualität zu erhalten oder zu verbessern.
Operationen im Beckenbereich
Chirurgische Eingriffe im Beckenbereich können sowohl die anatomischen Strukturen als auch die Nervenversorgung beeinflussen, was eine Störung der normalen Kontrolle über die Blase zur Folge haben kann.
Einige Beispiele, wie Operationen diese Systeme beeinträchtigen und zur Belastungsinkontinenz führen können:
Hysterektomie - Entfernung der Gebärmutter
Bei einer Hysterektomie wird die Gebärmutter entfernt, was möglicherweise die umliegenden Stützgewebe und Bänder beeinträchtigen kann, die auch für die Unterstützung der Blase wichtig sind. Wenn diese Strukturen beschädigt oder während der Operation verändert werden, kann es zu einer Verlagerung der Blase kommen, was wiederum die normale Funktion der Harnröhre beeinträchtigen und Belastungsinkontinenz verursachen oder verschlimmern kann.
Prostataoperationen
Bei Männern kann eine Prostatektomie (Entfernung der Prostata) erforderlich sein, um verschiedene Prostataerkrankungen, einschließlich Prostatakrebs, zu behandeln. Die Prostata umgibt die Harnröhre direkt unterhalb der Blase, und ihre Entfernung kann die Schließmuskeln der Harnröhre oder die Nerven, die diese Muskel kontrollieren, beeinflussen und dadurch zu einer Belastungsinkontinenz führen.
Andere Beckenoperationen
Andere Operationen, die im Beckenbereich durchgeführt werden – wie Darmoperationen, Krebsoperationen oder Eingriffe zur Behebung eines Beckenorganvorfalls – können ebenfalls Risiken für den Beckenboden und die Funktion der Blase darstellen.
Warum die Inkontinenz Selbsthilfe e.V. den Begriff "Blasenschwäche" möglichst nicht verwendet
Die Inkontinenz Selbsthilfe e.V. vermeidet bewusst den Begriff "Blasenschwäche", da dieser verwirrend und ungenau ist. Stattdessen sprechen wir lieber von Harninkontinenz und nutzen die genaue Bezeichnung der jeweiligen Inkontinenzform, um die verschiedenen Ursachen und Probleme besser zu erklären.
Harninkontinenz kann viele unterschiedliche Gründe und Ursachen haben, wie zum Beispiel Krankheiten oder andere gesundheitliche Probleme. Der Begriff "Blasenschwäche" lässt es jedoch so aussehen, als ob stets eine Schwäche der Blase auslösend wäre. Der Begriff "Blasenschwäche" verschleiert die echten Ursachen der Inkontinenz. In den meisten Fällen handelt es sich nicht um eine Schwäche der Blase. Mit unserer bewussten Wortwahl möchten wir den Betroffenen helfen, gut über ihre Form der Harninkontinenz informiert zu sein und zudem offener über ihre Situation zu sprechen.
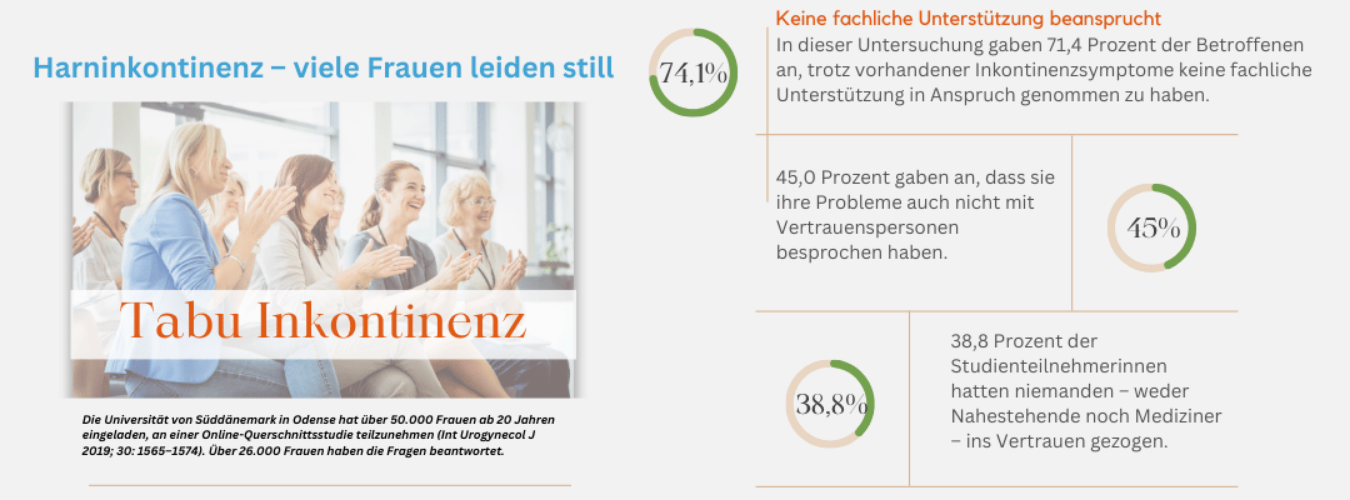
Viele Frauen sprechen nicht über ihre Inkontinenzprobleme, wodurch sie sich selten medizinische Hilfe suchen. Eine Studie von Wissenschaftlern der Universität Süddänemark in Odense unter Leitung von Isabella Raasthøj lud über 50.000 Frauen ab 20 Jahren zur Teilnahme an einer Online-Querschnittsstudie ein. Mehr als 26.000 Frauen nahmen teil.
Von den Teilnehmerinnen berichteten knapp 6000 Frauen (22,1 Prozent) in den letzten vier Wochen über Inkontinenzsymptome. Der Anteil stieg mit dem Alter; bei den 20- bis 39-Jährigen lag er bei 12,2 Prozent und bei den über 80-Jährigen bei 41,5 Prozent.
71,4 Prozent der betroffenen Frauen suchten keine professionelle Hilfe, und 45,0 Prozent sprachen auch nicht mit nahestehenden Personen über ihre Probleme. Insgesamt hatten 38,8 Prozent der Teilnehmerinnen mit niemandem – weder Nahestehenden noch Medizinern – über ihre Inkontinenz gesprochen.
Diagnostik bei Belastungsinkontinenz
Die Diagnostik von Belastungsinkontinenz beginnt mit einem ausführlichen Gespräch beim Arzt oder bei der Ärztin, der/die sich Zeit nimmt, um die individuellen Beschwerden und Symptome zu erörtern. Wichtig ist dabei das Berichten über die genauen Umstände des Urinverlusts und andere relevante medizinische Informationen. Von dort aus gibt es eine Reihe von Untersuchungen, die zur Bestätigung der Diagnose und zur Ermittlung der spezifischen Ursachen beitragen können:
Die Bedeutung einer frühzeitigen Diagnose und Behandlung von Belastungsinkontinenz sollte nicht unterschätzt werden. Indem man sich frühzeitig ärztlichen Rat sucht, können die Symptome kontrolliert und die Lebensqualität erheblich verbessert werden.
Einige Gründe, warum eine frühzeitige Diagnose und Behandlung von Belastungsinkontinenz wichtig ist:
- Verbesserung der Lebensqualität
Unbehandelte Belastungsinkontinenz kann zu erheblichen Einschränkungen im täglichen Leben führen. Durch eine angemessene Behandlung können Symptome wie unfreiwilliger Urinverlust und soziale Ängste reduziert werden, was zu einer Verbesserung der Lebensqualität führt.
- Vermeidung weiterer Komplikationen
Unbehandelte Belastungsinkontinenz kann zu anderen körperlichen Problemen führen. Durch frühzeitige Intervention kann das Risiko von Komplikationen wie Harnwegsinfekten, Hautirritationen und Hautausschlägen verringert werden.
- Erhaltung der psychischen Gesundheit
Belastungsinkontinenz kann zu Schamgefühlen und einem herabgesetzten Selbstwertgefühl führen. Eine rechtzeitige Behandlung kann dazu beitragen, diese psychischen Belastungen zu reduzieren und das Wohlbefinden zu steigern.
- Vielfältige Behandlungsmöglichkeiten
Es gibt verschiedene Optionen für die Behandlung von Belastungsinkontinenz, je nach Schwere und individuellem Fall. Eine frühzeitige Diagnose ermöglicht es, die besten Behandlungsmöglichkeiten zu erkunden und individuell anzupassen.
- Vermeidung von weiteren Einschränkungen
Unbehandelte Belastungsinkontinenz kann zu einem Rückzug aus sozialen Aktivitäten und übermäßiger Vorsicht bei körperlichen Bewegungen führen. Durch frühzeitige Diagnose und Behandlung kann diesen Einschränkungen entgegengewirkt werden, sodass Betroffene ein aktives und erfülltes Leben führen können.
Körperliche Untersuchung
Die körperliche Untersuchung des Beckenbodens ist ein wichtiger Teil der Diagnostik von Störungen der unteren Harnwege, einschließlich der Belastungsinkontinenz. Die gezielte Bewertung soll potenzielle Schwächen, Dysfunktionen oder andere Auffälligkeiten erkennen, die zu Inkontinenzsymptomen führen können. Hier ist der Ablauf einer typischen Beckenbodenuntersuchung für Frauen und Männer:
Untersuchung bei Frauen:
- Visuelle Inspektion: Die Ärztin oder der Arzt betrachtet den äußeren Genitalbereich, um sichtbare Anomalien, Entzündungen oder Vernarbungen zu erkennen.
- Palpation: Mit Handschuhen getastet wird im vaginalen Bereich, um den Zustand und die Stärke des Beckenbodens zu beurteilen. Die Patientin kann gebeten werden, den Beckenboden anzuspannen oder zu „kneifen“, um die Muskelkraft zu überprüfen.
- Hustentest: Dieser Test wird durchgeführt, während die Blase mäßig gefüllt ist. Die Patientin wird gebeten zu husten, während die Ärztin oder der Arzt den Druck im Beckenbereich beobachtet, um zu sehen, ob unwillkürlicher Urinverlust auftritt.
- Bimanuelle Untersuchung: Bei dieser Untersuchung führt die Ärztin oder der Arzt einen Finger in die Vagina und eventuell einen weiteren in den Darm ein. Dadurch kann die innere Anatomie ertastet und beurteilt werden, z.B. ob die Gebärmutter oder die Blase abgesenkt ist.
Untersuchung bei Männern:
- Visuelle Inspektion: Auch bei Männern wird zuerst der Genitalbereich auf sichtbare Auffälligkeiten untersucht.
- Digitale rektale Untersuchung: Hierbei führt der Arzt einen behandschuhten, gleitmitteleingetränkten Finger in das Rektum ein, um die Prostata und die Muskeln des Beckenbodens zu ertasten. Dies gibt Aufschluss über den Zustand der Prostata und eventuelle Störungen des Beckenbodens.
- Hustentest: Wie bei den Frauen wird auch bei den Männern dieser Test durchgeführt, um zu prüfen, ob beim Husten Urin unwillkürlich verloren wird.
Nach der Untersuchung: Nach der Untersuchung wird der Arzt oder die Ärztin die Ergebnisse mit Ihnen besprechen. Dazu gehören die festgestellten Stärken oder Schwächen des Beckenbodens und ob weitere Tests notwendig sind. Gegebenenfalls werden Behandlungen empfohlen, wie z.B. Beckenbodenübungen, medikamentöse Therapien oder chirurgische Eingriffe, um die Funktion des Beckenbodens zu verbessern. Es ist wichtig, offen und ehrlich während der Untersuchung zu sein und alle Fragen zu stellen, die Sie haben könnten.
Mögliche weitere Untersuchungen:
- Urinstix (Urin-Streifentest)
Ein schneller Test mit Teststreifen, der auf das Vorhandensein bestimmter Substanzen im Urin prüft. Beispielsweise kann er aufzeigen:
- Nitrit: Kann auf eine bakterielle Infektion hinweisen, wie sie bei Harnwegsinfektionen (HWI) vorkommt.
- Leukozytenesterase: Kann auf das Vorhandensein von weißen Blutkörperchen im Urin hindeuten, was auch ein Zeichen einer Infektion sein kann.
- Blut: Das Vorhandensein von Blut kann auf verschiedene Bedingungen hinweisen, von Infektionen bis zu Steinen oder anderen schwerwiegenderen Problemen.
- Mikroskopische Untersuchung - detaillierte Analyse des Urin
Eine detailliertere Analyse, bei der Urin unter dem Mikroskop betrachtet wird, um Elemente wie rote und weiße Blutkörperchen, Bakterien, Kristalle (die auf Steine hindeuten könnten) und Zylinder zu erkennen.
- Kultur und Sensibilität
Sollte eine Infektion vermutet werden, wird ein Teil des Urins in einem Kulturgefäß inkubiert, um das Wachstum von Bakterien zu fördern. Nachdem die Erreger identifiziert sind, kann ein Empfindlichkeitstest durchgeführt werden, um zu bestimmen, welche Antibiotika am effektivsten gegen die Infektion sind.
- Weitere Urinuntersuchungen
Je nach Symptomen des Patienten und Befunden der initialen Tests kann auch nach weiteren Substanzen im Urin gesucht werden, die auf spezifische medizinische Bedingungen hinweisen könnten, wie etwa Glukose bei Diabetes.
- Blasentagebuch
Ein Blasentagebuch, auch Miktionsprotokoll oder Miktions-Tagebuch genannt, ist ein wertvolles Hilfsmittel für Menschen, die Probleme mit ihrem Wasserlassen haben. Es hilft dabei, ein klares Bild über die Häufigkeit und die Umstände des Urinierens zu erhalten. Durch das sorgfältige Aufzeichnen von Trinkmengen, Toilettengängen und möglichen Inkontinenz-Episoden, können sowohl Betroffene als auch medizinische Fachkräfte genauer die Ursache und Schwere der Beschwerden besser verstehen. Dies ist besonders hilfreich, um eine maßgeschneiderte Therapie zu entwickeln und den Fortschritt zu überwachen.
Das Führen eines Blasentagebuchs ist einfach: Man notiert über einen Zeitraum von mehreren Tagen, idealerweise einer Woche, jede Flüssigkeitsaufnahme (inklusive was und wie viel getrunken wurde) und jeden Toilettengang. Dabei wird festgehalten, wann und wie viel Urin gelassen wurde, ob es zu Leckagen kam und unter welchen Umständen (zum Beispiel bei körperlicher Anstrengung, Husten oder Niesen). Weiterhin können dabei auch subjektive Beobachtungen wie Harndrang oder Schmerzen dokumentiert werden.
Die Vorteile eines Blasentagebuchs sind vielfältig. Es ermöglicht es den Betroffenen, Muster und Auslöser zu erkennen, die ihre Blase beeinflussen. Auch können medizinische Fachkräfte auf Grundlage der detaillierten Daten eine präzisere Diagnose stellen und zielgerichtete Behandlungsstrategien entwickeln. Darüber hinaus kann das Blasentagebuch dazu beitragen, den Erfolg von durchgeführten Maßnahmen wie Beckenbodentraining oder medikamentöser Therapie besser zu beurteilen und gegebenenfalls anzupassen.
Das Führen eines Blasentagebuchs fördert außerdem ein besseres Bewusstsein für das eigene Trink- und Toilettenverhalten und stellt eine aktive Beteiligung an der eigenen Gesundheit dar. Es ermutigt die Betroffenen, Verantwortung für ihren Gesundheitszustand zu übernehmen und ermöglicht gleichzeitig eine effektivere Zusammenarbeit mit Ärzten und Therapeuten.
- Urologische Tests - diagnostische Verfahren
Urologische Tests sind spezielle diagnostische Verfahren, die dazu dienen, die Ursache und den Schweregrad einer Belastungsinkontinenz zu ermitteln. Belastungsinkontinenz, auch Stressinkontinenz genannt, tritt vor allem dann auf, wenn der Druck im Bauchraum beispielsweise durch Husten, Niesen, Lachen oder körperliche Anstrengung erhöht wird. Diese Form der Inkontinenz resultiert oft aus einer Schwäche der Beckenbodenmuskulatur oder einer Beeinträchtigung des Schließmuskels der Blase.
- Bildgebende Verfahren
Bildgebende Verfahren sind wichtige Hilfsmittel, die den Ärzten zusätzliche Einblicke in die anatomischen und funktionalen Strukturen des Harntrakts bieten können. Sie spielen eine entscheidende Rolle bei der Diagnostik der Belastungsinkontinenz, indem sie detaillierte Bilder des Beckens, der Blase und der umgebenden Gewebe liefern. Zu den häufig verwendeten bildgebenden Verfahren in diesem Zusammenhang gehören:
- Ultraschall (Sonographie): Ultraschalluntersuchungen sind nicht-invasiv und verwenden Schallwellen, um Bilder von der Blase, den Harnwegen und den Beckenorganen zu erzeugen. Sie können helfen, strukturelle Anomalien zu erkennen, die Blasenwand zu beurteilen und festzustellen, ob nach dem Wasserlassen Restharn in der Blase verbleibt.
- Magnetresonanztomographie (MRT): Die MRT verwendet starke Magnetfelder und Radiowellen, um detaillierte Bilder der inneren Organe und Gewebe zu erzeugen. Dieses Verfahren ist besonders nützlich, um die Strukturen des Beckenbodens darzustellen und mögliche Schäden oder Muskelschwächen zu identifizieren.
- Röntgenurographie: Hierbei handelt es sich um eine Reihe von Röntgenaufnahmen, die nach dem Einbringen eines speziellen Kontrastmittels in die Harnwege gemacht werden. Diese Methode hilft, Verengungen, Abflussstörungen oder andere anatomische Veränderungen im Harntrakt zu identifizieren.
- Computertomographie (CT): Die CT bietet detaillierte Querschnittsbilder des Körpers und kann verwendet werden, um komplexe anatomische Strukturen des Beckens und der Harnwege zu beurteilen. Sie ist hilfreich, um Tumore, Entzündungen oder andere pathologische Veränderungen zu erkennen.
- Fluoroskopie: Bei der Fluoroskopie handelt es sich um eine bildgebende Technik, bei der kontinuierliche Röntgenbilder in Echtzeit aufgenommen werden. Dies kann bei dynamischen Untersuchungen verwendet werden, um zu beobachten, wie sich die Blase und die Harnröhre während der Füllungs- und Entleerungsphasen verhalten.
Im Rahmen der Diagnostik der Belastungsinkontinenz können diese bildgebenden Verfahren entscheidend dazu beitragen, ein umfassendes Verständnis der individuellen anatomischen und funktionalen Gegebenheiten der Patienten zu erlangen. Sie ermöglichen es den Ärzten, gezielte und personalisierte Behandlungsstrategien zu entwickeln.
Die Wahl des geeigneten bildgebenden Verfahrens hängt von der individuellen Krankengeschichte, den Symptomen und den vorherigen Untersuchungsergebnissen ab. Ihr behandelnder Arzt oder Urologe wird entscheiden, welche Methode am besten geeignet ist, um eine präzise Diagnose zu stellen und die optimale Therapie zu planen.
Neben den bildgebenden Verfahren können auch andere Diagnosetools wie die Elektromyographie (EMG), die die Aktivität und Funktionsfähigkeit der Beckenbodenmuskulatur misst, zum Einsatz kommen. Durch die Kombination verschiedener diagnostischer Ansätze wird eine umfassende Analyse der Belastungsinkontinenz gewährleistet, die den Weg für eine erfolgreiche Behandlung ebnet.
Betroffene sollten sich bewusst sein, dass diese Diagnosetools ihnen helfen können, eine eindeutige Diagnose zu erhalten und die besten Behandlungsoptionen zu finden. Mit einer präzisen Diagnose in der Hand sind Ärzte in der Lage, maßgeschneiderte Therapien zu empfehlen, die dazu beitragen können, die Symptome zu lindern und die Lebensqualität der Patienten nachhaltig zu verbessern.

Behandlung der Belastungsinkontinenz
Die Behandlung der Belastungsinkontinenz beinhaltet in der Regel eine Kombination von nicht-chirurgischen und chirurgischen Ansätzen, abhängig von den individuellen Bedürfnissen und Präferenzen der Patienten sowie dem Schweregrad der Inkontinenz.
Nicht-chirurgische Behandlungen
Beckenbodentraining
- Auch als Kegel-Übungen bekannt.
- Ziel: Stärkung der Muskeln, die die Blase unterstützen und die Harnröhre umgeben.
- Vorteil: Hilft, den Urin besser zurückzuhalten.
Physiotherapie
- Speziell ausgebildete Physiotherapeuten entwickeln individuell angepasste Übungsprogramme.
- Zielt darauf ab, die Beckenbodenmuskulatur zu stärken.
Gewichtsmanagement
- Übergewicht kann die Symptome verschlimmern, da zusätzliches Gewicht den Druck auf die Blase erhöht.
- Gewichtsabnahme kann Symptome verbessern.
Pessare
- Ein Vaginalpessar ist ein Gerät, das in die Vagina eingeführt wird, um die Harnröhre zu unterstützen.
- Besonders hilfreich für Frauen, deren Inkontinenz sich bei bestimmten Aktivitäten bemerkbar macht.
Biofeedback
- Sensoren messen die Aktivität der Muskeln.
- Visuelle oder akustische Signale geben Rückmeldung über die korrekte Anspannung und Entspannung.
Elektrische Stimulation
Schwache elektrische Ströme werden verwendet, um die Muskeln des Beckenbodens zu kontrahieren und zu stärken.
Verhaltensstrategien
- Führen eines "Blasentagebuchs".
- Regulierung der Trinkgewohnheiten.
- Erlernen von Techniken zum zeitgerechten Wasserlassen.
Medikamente
- Es gibt Medikamente, die helfen können, die Symptome zu lindern.
- Weniger effektiv bei Belastungsinkontinenz als bei anderen Formen, wie Dranginkontinenz.
Veränderungen des Lebensstils
- Vermeiden von Nikotin, Koffein und anderen harntreibenden Substanzen.
- Vermeiden von schwerem Heben und Aktivitäten, die den intraabdominalen Druck erhöhen.
Wichtig zu beachten:
Nicht jede Behandlung ist für jeden Patienten wirksam oder angemessen. Eine individuelle Beratung mit einem Arzt oder Spezialisten ist daher notwendig, um die beste Behandlungsstrategie zu ermitteln.
Chirurgische Behandlungen
Manchmal sind nicht-chirurgische Methoden nicht ausreichend, um die Symptome der Belastungsinkontinenz zu bewältigen. In solchen Fällen können chirurgische Behandlungen notwendig sein:
- Schlingenoperationen (Bandoperationen)
Mitturethrale Schlingensysteme oder Bandoperationen stützen die Harnröhre und helfen, den richtigen Blasenverschluss zu gewährleisten. Dies wird durch das Platzieren einer synthetischen Schlinge unter der Harnröhre erreicht, die sie in einer optimalen Position hält.
- Blasenhalssuspension
Bei der Blasenhalssuspension wird der Blasenhals und die Harnröhre durch Nähte angehoben und fixiert, um eine verbesserte Blasenkontrolle zu gewährleisten. Diese Nähte werden an starken, stützenden Strukturen im Becken befestigt.
- Künstlicher Schließmuskel
Ein künstlicher Schließmuskel ist eine Option für Männer, insbesondere nach Prostataoperationen. Dieser implantierte Schließmuskel kann auf Knopfdruck gesteuert werden, um den Harnfluss zu kontrollieren.
- Ballon- und Verstellbare Systeme
Diese Systeme bieten zusätzliche Unterstützung für die Harnröhre:
- Bulking-Agents: Diese Substanzen werden in das Gewebe um die Harnröhre injiziert, um den Blasenschluss zu verstärken.
- Verstellbare Systeme: Diese Systeme erlauben eine Anpassung des Drucks, der auf die Harnröhre ausgeübt wird, und können so fein abgestimmte Unterstützung bieten.
- Burch-Kolposuspension
Die Kolposuspension nach Bruch ist eine chirurgische Technik, die die Harnröhre und den Blasenhals stabilisiert, um die Kontrolle über die Blasenfunktion zu verbessern. Dies wird durch das Fixieren von Gewebe oder Bändern an stabilen Strukturen im Becken erreicht.
Lebensstilanpassungen
Lebensstilanpassungen sind ein wesentlicher Bestandteil der Behandlung von Belastungsinkontinenz. Durch Änderungen im täglichen Leben können die Symptome erheblich verbessert werden.
- Gewichtsreduktion
Zu hohes Körpergewicht erhöht den Druck auf die Blase und die Beckenbodenmuskulatur. Eine Gewichtsreduktion kann diesen Druck verringern und somit die Inkontinenzsymptome verbessern.
- Ernährungsumstellung
Die Vermeidung von irritierenden Nahrungsmitteln und Getränken wie Koffein, Alkohol und scharfen Speisen kann die Blase beruhigen und ihre Gesundheit unterstützen. Eine ausgewogene Ernährung kann ebenfalls zur Gewichtsreduktion beitragen.
- Raucherentwöhnung
Rauchen verursacht chronischen Husten und erhöht den Druck auf die Beckenbodenmuskulatur. Durch die Raucherentwöhnung können sowohl Husten als auch der Druck auf die Blase reduziert werden.
- Flüssigkeitsmanagement
Ausgewogene Trinkgewohnheiten sind wichtig, um eine Überlastung der Blase zu vermeiden. Es ist ratsam, übermäßiges Trinken zu vermeiden und die Flüssigkeitszufuhr gleichmäßig über den Tag zu verteilen.
- Physikalische Aktivität
Regelmäßige Bewegung hilft nicht nur bei der Gewichtskontrolle, sondern stärkt auch die Muskulatur im Beckenboden. Aktivitäten wie Gehen, Schwimmen und gezielte Übungen zur Beckenbodenkraft können besonders vorteilhaft sein.
- Verhaltensanpassungen
Durch regelmäßige Toilettengänge und das Vermeiden von zu langem Zurückhalten kann die Blasenkontrolle verbessert werden. Es kann auch hilfreich sein, ein Blasentagebuch zu führen, um Muster und Auslöser zu identifizieren.
- Stressmanagement
Stress kann die Symptome der Inkontinenz verschlimmern. Techniken zur Stressbewältigung wie Meditation, Atemübungen und Entspannungstechniken können helfen, die Symptome zu lindern.
Medikamente
Es gibt mehrere medikamentöse Ansätze, die zur Behandlung von Belastungsinkontinenz eingesetzt werden können. Diese Medikamente wirken auf verschiedene Weisen, um die Blasenfunktion zu verbessern und die Symptome zu lindern:
Noradrenalin Wiederaufnahmehemmer
Duloxitin, Midodrin und Imipramin sind Antidepressiva, von denen Duloxitin in Deutschland zur Behandlung von mittlere- und schwerer Belastungsinkontinenz bei Frauen zugelassen wurde. Bei Männern wird es vereinzelt „off-label" eingesetzt. Die Anwendung wird kritisch gesehen, da das Wirkungs-Nutzen-Verhältnis und die klinische Relevanz in verschiedenen Studien zumindest fraglich erscheinen.- Topische Östrogenpräparate
Diese Präparate werden häufig bei Frauen nach der Menopause eingesetzt, um den Tonus und die Gesundheit des Urogenitalgewebes zu verbessern. Sie können das Risiko von Blasenentzündungen senken und die Muskulatur stärken.
Bevor Medikamente zur Behandlung von Inkontinenz eingesetzt werden, ist eine gründliche Bewertung durch einen Arzt erforderlich, um die besten Therapieoptionen zu bestimmen und etwaige Wechselwirkungen oder Gegenanzeigen mit anderen Medikamenten zu prüfen. In vielen Fällen ist die Medikation nur ein Teil eines umfassenden Behandlungsplans, der auch Verhaltensinterventionen, Physiotherapie und möglicherweise chirurgische Optionen beinhaltet.
Hilfen
- Für Frauen
Beckenbodentrainer
Kegel-Übungen: Sind Übungen, um die Beckenbodenmuskulatur zu stärken.
Biofeedback-Geräte: Diese Geräte helfen dabei, die richtige Muskelkontraktion zu unterstützen.
Vaginalkonen
Kleine, konusförmige Gewichte, die in die Vagina eingeführt werden, um die Beckenbodenmuskeln durch ein Widerstandstraining zu stärken.
Pessare
Speziell geformte Inserts, die in die Vagina eingeführt werden, um die Harnröhre zu stützen.
Inkontinenzhilfsmittel
Aufsaugende Hilfsmittel sind speziell entwickelte Produkte, die dazu dienen, den unkontrollierten Harnabgang aufzunehmen. Hier sind einige gängige aufsaugende Hilfsmittel bei Belastungsinkontinenz:
- Einlagen und Pads: Diese Produkte sind anatomisch geformt und in verschiedenen Saugstärken erhältlich. Sie können diskret in der Unterwäsche getragen werden und bieten eine effiziente Aufnahme von Urin sowie Geruchskontrolle.
- Inkontinenz-Slips und -Höschen: Dies sind spezielle, meist waschbare Unterwäscheprodukte mit eingearbeitetem Saugmaterial. Sie bieten zusätzlichen Schutz und sind besonders für Menschen geeignet, die sich viel bewegen oder sportlich aktiv sind.
- Inkontinenz-Windeln für Erwachsene: Diese Produkte bieten eine höhere Aufnahmefähigkeit und sind besonders nützlich bei schwerer Belastungsinkontinenz oder für den nächtlichen Gebrauch. Sie sind ebenfalls in verschiedenen Größen und Ausführungen erhältlich.
Die Auswahl des richtigen aufsaugenden Hilfsmittels hängt von der Schwere der Inkontinenz, dem individuellen Lebensstil und den persönlichen Vorlieben ab. In vielen Fällen bietet der Markt eine große Bandbreite an Produkten, sodass für jeden Bedarf etwas Passendes verfügbar ist.
Urethraklammern
Kleine Klammern, die um die Harnröhre platziert werden, um den Harnfluss zu kontrollieren. Die Anwendung wird jedoch nur unter fachlicher Beratung empfohlen.
- Für Männer
Beckenbodentrainer
Kegel-Übungen: Auch für Männer geeignet, um die Beckenbodenmuskulatur zu stärken.
Biofeedback-Geräte: Analog zu denen, die für Frauen zur Verfügung stehen.
Penisklemmen
Klemmen, die den Penis leicht zusammendrücken, um den Harnfluss zu kontrollieren. Sie sind in verschiedenen Designs und Größen erhältlich.
Inkontinenz-Slips und -Einlagen
Einlagen: Diese werden in die normale Unterwäsche oder spezielle Netzhosen eingelegt und sind in verschiedenen Saugfähigkeiten erhältlich. Sie sind besonders geeignet für leichtere Formen der Inkontinenz.
Slips: Diese sehen aus wie herkömmliche Unterwäsche, enthalten jedoch eingebaute absorbierende Materialien und bieten vollständigen Schutz. Sie sind in Wegwerf- und wiederverwendbaren Optionen erhältlich.
Penistaschen
Penistaschen sind ein weiterer Begriff für spezielle Vorlagen, die für Männer mit Harninkontinenz verwendet werden können. Diese Vorlagen sind so konzipiert, dass sie den Penis umschließen und den Urin sicher in einem angeschlossenen Auffangbeutel sammeln.
- Vorteile: Diese Systeme sind diskret und können den Träger trocken halten, indem sie den Urin von der Haut fernhalten.
- Nachteile: Die Aufnahmekapazität ist begrenzt.
Kondomurinal
Ein Kondomurinal (oder Externer Katheter) ist ein spezielles Hilfsmittel, das über den Penis gerollt wird, ähnlich wie ein Kondom, und das den Urin in einen angeschlossenen Auffangbeutel (meist am Bein befestigt) ableitet.
- Vorteile: Diskrete, bequeme Passform. Geringes Risiko von Hautreizungen, da der Urin sofort abgeleitet wird. Kann unter der Kleidung getragen werden, ohne aufzufallen.
- Nachteile: Risiko von Hautirritationen oder Infektionen, wenn sie nicht richtig gepflegt werden. Erfordert regelmäßiges Wechseln und Entleeren des Auffangbeutels.
Harnröhrenventile
Kleine Geräte, die in die Harnröhre eingeführt werden, um den Urinfluss zu kontrollieren.
Kondomurinal
Auch bekannt als Urinalkondom, diese werden über den Penis gerollt und an einen Auffangbeutel angeschlossen, der am Bein getragen wird.
- Gemeinsame Hilfsmittel
Absorbierende Einlagen und Unterwäsche
Sowohl für Frauen als auch für Männer gibt es eine Vielzahl von Einlagen und Unterwäsche, die bei leichter bis mäßiger Inkontinenz effektiv sind.
Inkontinenzwindeln
Besonders hilfreich bei schwererer Inkontinenz.
Erfahrungsberichte
Erfahren Sie in diesen berührenden und ehrlichen Erfahrungsberichten, wie fünf Menschen unterschiedlichen Alters mit ihren individuellen Herausforderungen rund um das Thema Inkontinenz umgehen. Von der Mutter, die nach der Geburt ihres Kindes erste Symptome bemerkte, bis hin zum 65-jährigen Mann nach einer Prostataoperation – entdecken Sie persönliche Geschichten voller Mut, Entschlossenheit und wertvoller Ratschläge. Lernen Sie, wie Beckenbodentraining, medizinische Therapien und der Austausch in Selbsthilfegruppen dabei helfen können, den Alltag trotz Inkontinenz zurückzuerobern und die Lebensqualität nachhaltig zu verbessern. Diese Erfahrungsberichte bieten nicht nur praktische Tipps, sondern auch die ermutigende Botschaft, dass es nie zu spät ist, sich Hilfe zu suchen und aktiv etwas für seine Gesundheit zu tun.
Direkt nach der Geburt meines zweiten Kindes entwickelte ich eine leichte Belastungsinkontinenz. Schon beim Husten oder Lachen merkte ich, wie ein paar Tropfen Urin abgingen. Anfangs war mir das sehr unangenehm, doch meine Frauenärztin erklärte mir, dass dies nach einer Entbindung häufig vorkommt. Durch gezielte Beckenbodentrainings konnte ich die Beschwerden nach ein paar Monaten deutlich lindern. Wichtig war für mich, offen mit dem Thema umzugehen und professionelle Hilfe in Anspruch zu nehmen.
Mit Beginn meiner Wechseljahre bemerkte ich beim Sport oder Treppensteigen plötzlich kleine „Unfälle“. Die Diagnose lautete Belastungsinkontinenz, verursacht durch die hormonellen Veränderungen und die nachlassende Elastizität des Bindegewebes. Dank regelmäßiger Physiotherapie und Umstellung meiner Trainingsroutine bin ich heute wieder sicher im Alltag unterwegs und meine Lebensqualität ist zurückgekehrt.
Nach meiner Prostataoperation wegen Krebs war ich zuerst geschockt, als sich eine Belastungsinkontinenz einstellte. Beim Aufstehen oder Heben von Gegenständen konnte ich den Harndrang nicht immer kontrollieren. Mein Urologe beruhigte mich: Viele Männer sind nach solch einem Eingriff betroffen. Durch gezielte Beckenbodenübungen und Geduld konnte ich die Inkontinenz nach einigen Monaten wieder in den Griff bekommen.
Ich bin 78 Jahre alt und habe seit ein paar Jahren Probleme mit Belastungsinkontinenz. Besonders beim Niesen oder Hochheben der Enkelkinder passiert es mir schnell, dass ich Urin verliere. Zunächst war mir das peinlich, aber in meiner Selbsthilfegruppe habe ich gelernt, damit besser umzugehen. Ich nutze jetzt spezielle Inkontinenzeinlagen und mache regelmäßig Beckenbodentraining, was hilft, die Symptome zu mildern.
Aufgrund meines Übergewichts entwickelte ich vor zwei Jahren Belastungsinkontinenz. Jedes Mal, wenn ich etwas Schweres hob oder nieste, hatte ich mit ungewolltem Urinverlust zu kämpfen. Durch meine Ernährungsumstellung und den Abbau von 15 Kilo ist das Problem heute viel besser geworden. Mein Tipp: Wer betroffen ist, sollte offen mit dem Arzt sprechen und gemeinsam nach Lösungen suchen.
* Der Schutz der Privatsphäre ist ein wichtiges Anliegen. Daher wurden die Namen und das Alter der Personen anonymisiert.
Unser Selbsthilfe-Forum bietet nicht nur viele tausend weitere Erfahrungsberichte, sondern auch die Möglichkeit eines direkten Austauschs mit anderen Betroffenen. Wir ermutigen Sie, sich aktiv daran zu beteiligen. Natürlich kostenfrei, anonym und moderiert!
FAQ
- Was ist Belastungsinkontinenz?
Belastungsinkontinenz, auch als Stressinkontinenz bekannt, ist eine Form der Harninkontinenz, bei der es durch erhöhten Druck im Bauchraum (z. B. bei Husten, Niesen, Lachen oder körperlicher Anstrengung) zum ungewollten Urinverlust kommt.
- Wodurch wird Belastungsinkontinenz verursacht?
Die Hauptursache für Belastungsinkontinenz ist eine Schwächung der Beckenbodenmuskulatur und/oder der Schließmuskulatur der Harnröhre, was zu einer verminderten Unterstützung von Blase und Harnröhre führt. Dies kann durch Schwangerschaft, Geburt, Übergewicht, hormonelle Veränderungen, chirurgische Eingriffe im Beckenbereich oder altersbedingte Veränderungen hervorgerufen werden.
- Wer ist am meisten von Belastungsinkontinenz betroffen?
Frauen sind häufiger von Belastungsinkontinenz betroffen als Männer, insbesondere nach mehreren Geburten oder in der Menopause. Jedoch können auch Männer nach Prostataoperationen oder aufgrund anderer Beckenbodenprobleme betroffen sein.
- Kann Belastungsinkontinenz behandelt werden?
Ja, es gibt mehrere Behandlungsmöglichkeiten, die von konservativen Methoden wie Beckenbodentraining, Gewichtsabnahme und Veränderungen des Lebensstils bis hin zu medikamentösen Therapien und chirurgischen Eingriffen reichen.
- Was kann ich selbst gegen Belastungsinkontinenz tun?
Zu den Selbsthilfemaßnahmen zählen Beckenbodentraining, das Vermeiden von Aktivitäten, die die Symptome verschlimmern, das Halten eines gesunden Gewichts, der Verzicht auf Rauchen und das Vermeiden von großen Mengen an Koffein oder alkoholischen Getränken, die diuretisch wirken können.
- Ist Belastungsinkontinenz nur ein Teil des Alterungsprozesses?
Obwohl das Risiko für Belastungsinkontinenz mit dem Alter steigen kann, sollte es nicht als normaler Aspekt des Alterns akzeptiert werden. Es gibt viele Behandlungsmöglichkeiten, die die Lebensqualität verbessern können.
- Sollte ich einen Arzt aufsuchen, wenn ich Symptome der Belastungsinkontinenz habe?
Ja, es ist wichtig, einen Arzt aufzusuchen, um die Ursache der Symptome festzustellen und den besten Behandlungsplan zu entwickeln. Der Arzt kann auch andere Formen der Inkontinenz ausschließen oder erkennen, die zusammen mit Belastungsinkontinenz auftreten können.
- Können Männer auch Belastungsinkontinenz erleiden?
Ja, obwohl es bei Frauen häufiger vorkommt, können Männer ebenfalls Belastungsinkontinenz erleiden, vor allem nach einer Prostataoperation.
- Kann eine Operation bei Belastungsinkontinenz helfen?
In bestimmten Fällen kann eine chirurgische Intervention sinnvoll sein, unter anderem die Implantation eines künstlichen Schließmuskels oder das Anlegen einer Schlingenoperation, um die Harnröhre zu stützen. Diese Optionen sollten jedoch erst nach einer Abwägung der Vor- und Nachteile und beim Versagen anderer Therapieansätze in Betracht gezogen werden.
- Wie sieht ein Beckenbodentraining aus?
Ein Beckenbodentraining umfasst Übungen, die darauf abzielen, die Muskeln des Beckenbodens zu stärken. Dazu gehören Kegel-Übungen, bei denen die Muskeln, die den Urinfluss stoppen, angespannt und wieder entspannt werden. Ein Physiotherapeut kann bei der korrekten Ausführung und einem individuellen Übungsprogramm helfen.
Quellen:
S2k-Leitlinie Harninkontinenz der Frau | S2k-Leitlinie Harninkontinenz bei geriatrischen Patienten - Diagnostik und Therapie
