Die menschliche Anatomie ist ein Wunderwerk der Natur, und das Ausscheidungssystem (Exkretionssystem) bildet darin eine zentrale Rolle für die Aufrechterhaltung der Homöostase (Gleichgewicht) des Körpers. Dieses System, das bei Frauen und Männern überwiegend ähnlich strukturiert ist, birgt jedoch einige geschlechtsspezifische Unterschiede. Überdies können neurogene Aspekte (nerven bedingte Aspekte) zu diversen Störungen führen. In diesem Beitrag gehen wir auf die gemeinsamen anatomischen Merkmale der Ausscheidungsorgane ein, beschreiben die spezifischen Unterschiede zwischen den Geschlechtern und erörtern die neurogenen Blasenstörungen (nerven bedingte Blasenprobleme) sowie deren interdisziplinäre (fachübergreifende) Behandlung.
Die Komplexität der Ausscheidungsorgane: Gemeinsamkeiten, Unterschiede, Organabsenkungen und Organvorfälle. Erkrankungen der Prostata und neurogene Störungen
Gemeinsame Anatomie der Ausscheidungsorgane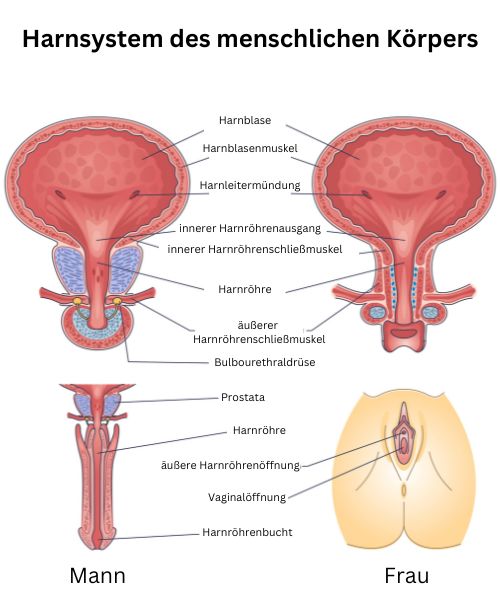
Nieren: Die Nieren sind das Herzstück des Ausscheidungssystems. Ihre Hauptaufgabe ist es, das Blut zu filtern und Urin (Harn) zu produzieren. Sie liegen beidseitig im hinteren Bereich desOberbauchs (Oberbauch) und sind für die Entfernung von Abfallstoffen (Abfallprodukte) und überschüssigen Substanzen (überflüssigen Substanzen) verantwortlich.
Ureteren (Harnleiter): Die Ureteren sind schlauchförmige Organe (schlauchähnliche Strukturen), durch die der Urin von den Nieren in Richtung Blase transportiert wird. Beim Menschen sind zwei dieser Ureteren vorhanden, die den Urinfluss (Urinfluss) in Richtung des Speicherorgans (Aufbewahrungsorgan) leiten.
Blase (Harnblase): Die Blase funktioniert als Speicher für den Urin und dehnt sich mit zunehmendem Füllungsgrad (Füllungszustand) aus. Diese Dehnbarkeit ermöglicht es, den Urin über einen längeren Zeitraum hinweg zu sammeln, bevor er ausgeschieden wird.
Urethra (Harnröhre): Schließlich sorgt die Urethra dafür, dass der Urin aus der Blase nach außen gelangt. Hier liegt ein wesentlicher Unterschied zwischen den Geschlechtern: Während die Urethra bei Frauen etwa 4 Zentimeter lang und nahe der Vaginalöffnung (Scheidenöffnung) mündet, beträgt sie bei Männern etwa 20 Zentimeter und führt durch den Penis (männliches Glied).
Geschlechtsspezifische Unterschiede
Ein besonders hervorzuhebendes männliches Organ (männliche Drüse) ist die Prostata (Vorsteherdrüse), die die Urethra nahe der Blase umgibt. Eine Vergrößerung dieses Organs kann sich unmittelbar auf die Urinausscheidung (Harnausscheidung) auswirken und erfordert daher besondere Aufmerksamkeit.
Senkungen (Prolaps) und Vorfälle (Descensus) von Beckenorganen sind häufige Ursachen von Inkontinenz bei Frauen. Diese Phänomene treten auf, wenn das Gewebe und die Muskeln des Beckenbodens geschwächt werden und nicht mehr in der Lage sind, die Beckenorgane (wie die Blase, den Uterus oder das Rektum) an ihrem Platz zu halten. Dies kann dazu führen, dass ein oder mehrere Organe in die Vagina oder sogar außerhalb hängen und zu verschiedenen Arten von Inkontinenz führen.
Weibliche Anatomie: Blase und Beckenboden
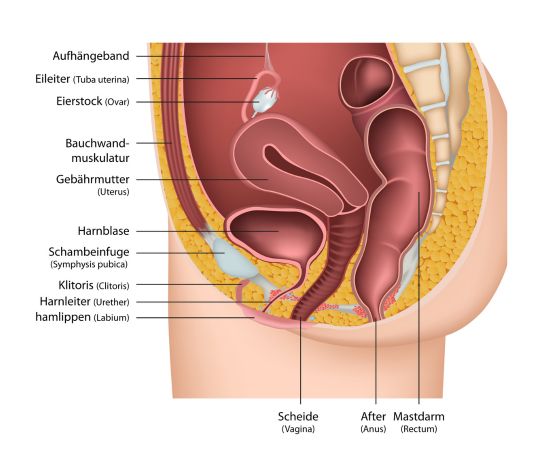
Die weibliche Anatomie ist ein komplexes Zusammenspiel verschiedener Organe und Systeme. Schwerpunktmäßig sei die Blase und der Beckenboden sowie deren Rolle bei der Kontinenz beleuchtet.
 Blase
Blase
Die Harnblase ist ein muskuläres Hohlorgan, das dem temporären Speichern von Urin dient, der von den Nieren produziert und über die Harnleiter (Ureter) in die Blase transportiert wird. Die Blasenwand besteht aus glatter Muskulatur (Detrusormuskel), die sich zusammenzieht, um den Urin durch die Harnröhre (Urethra) aus dem Körper auszustoßen.
Beckenboden
Der Beckenboden ist eine Gruppe von Muskeln und Bindegewebe, die die Organe im Beckenraum unterstützen. Diese Muskeln spielen eine zentrale Rolle bei der Kontrolle von Blase und Darm und tragen zur sexuellen Funktion bei.
Zusammenspiel von Blase und Beckenboden
Der Beckenboden stützt die Blase und andere Beckenorgane und hilft bei der Aufrechterhaltung der Kontinenz. Eine Schwächung oder Schädigung dieser Muskelgruppe kann die Funktion der Blase beeinflussen und zu Harn- und/oder Stuhlinkontinenz führen.
Harninkontinenz
Harninkontinenz bezeichnet den ungewollten Harnverlust und kann durch mehrere Faktoren ausgelöst werden:
- Beckenbodenmuskelschwäche: Ursachen wie Schwangerschaft, Geburt und altersbedingte Veränderungen können die Beckenbodenmuskulatur schwächen, was zu einer reduzierten Unterstützung der Blase führt.
- Hormonschwankungen: Hormonelle Veränderungen, insbesondere in den Wechseljahren, können das Gewebe um die Harnröhre schwächen und Harninkontinenz verursachen.
- Nervenschäden: Schäden an den Nerven, die die Blasenfunktion kontrollieren, können ebenfalls zu Harninkontinenz führen.
Stuhlinkontinenz
Stuhlinkontinenz ist der ungewollte Verlust von Stuhl und hat verschiedene Ursachen:
- Beckenbodenmuskelschwäche: Die gleiche Muskulatur, die die Harnkontinenz unterstützt, spielt auch eine Rolle bei der Kontrolle des Stuhlgangs. Schwäche oder Schäden an diesen Muskeln können Stuhlinkontinenz verursachen.
- Nervenschäden: Schäden an den Nerven, die den Schließmuskel und die Beckenmuskulatur steuern, können zu einer gestörten Kontrolle über den Stuhlgang führen.
- Geburtsverletzungen: Verletzungen während der Geburt können die Beckenbodenmuskulatur und die Nerven schädigen, was zu Stuhlinkontinenz führen kann.
Zusammenspiel von Harn- und Stuhlinkontinenz
Die Nähe und das Zusammenspiel der beteiligten Muskulatur und Nerven bedeutet, dass Harninkontinenz und Stuhlinkontinenz oft gemeinsam auftreten können. Beeinträchtigungen einer Region können die andere beeinflussen:
- Beckenbodenmuskulatur: Ein geschwächter oder geschädigter Beckenboden kann beide Formen der Inkontinenz verursachen.
- Geburt und Schwangerschaft: Die Belastungen durch Schwangerschaft und Geburt können die Beckenbodenmuskulatur schädigen und sowohl Harn- als auch Stuhlinkontinenz begünstigen.
Männliche Anatomie: Blase und Prostata
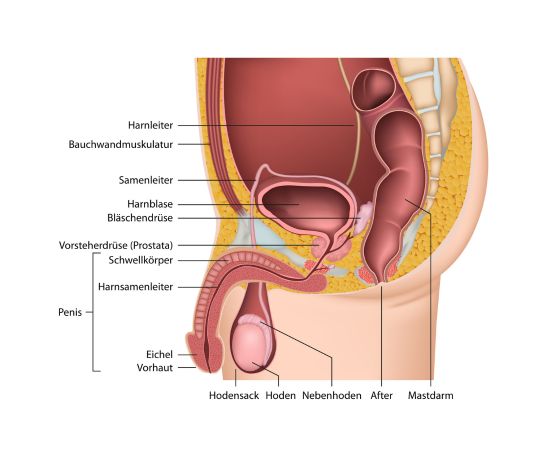
Die männliche Anatomie ist ein komplexes Zusammenspiel verschiedener Organe und Systeme. Schwerpunktmäßig sei die Blase und Prostata sowie deren Rolle bei der Kontinenz beleuchtet.
 Blase
Blase
Die Harnblase ist ein muskuläres Hohlorgan, das dem temporären Speichern von Urin dient, der von den Nieren produziert und über die Harnleiter (Ureter) in die Blase transportiert wird. Die Blasenwand besteht aus glatter Muskulatur (Detrusormuskel), die sich zusammenzieht, um den Urin durch die Harnröhre (Urethra) aus dem Körper auszustoßen.
Prostata
Die Prostata ist eine kastaniengroße Drüse, die sich unterhalb der Blase und vor dem Rektum befindet und die Harnröhre umschließt. Sie produziert einen Teil der Samenflüssigkeit und spielt somit eine wichtige Rolle bei der Fortpflanzung.
Zusammenspiel von Blase und Prostata
Die Lage der Prostata in direktem Zusammenhang mit der Blase führt dazu, dass Erkrankungen der Prostata, wie die gutartige Prostatavergrößerung (benigne Prostatahyperplasie, BPH) oder Prostatakrebs, die Funktion der Blase und der Harnröhre beeinflussen können.
Harninkontinenz
Harninkontinenz bezeichnet den ungewollten Harnverlust und kann durch mehrere Faktoren ausgelöst werden:
- Prostatabedingte Ursachen: Eine vergrößerte Prostata kann auf die Harnröhre drücken und den Urinfluss blockieren oder unregelmäßig machen, was die Blase überfordert und zu Inkontinenz führen kann.
- Postoperative Komplikationen: Operationen an der Prostata, insbesondere eine Prostatektomie (vollständige Entfernung der Prostata), können die Muskeln und Nerven schädigen, die die Blasenfunktion kontrollieren.
- Muskel- und Nervenschäden: Schäden an den Muskeln, die den Harnfluss kontrollieren, oder an den Nerven, die diese Muskeln steuern, können ebenfalls zu Harninkontinenz führen.
Stuhlinkontinenz
Stuhlinkontinenz ist der ungewollte Verlust von Stuhl und hat verschiedene Ursachen:
- Beckenbodenmuskulatur: Die gleiche Muskulatur, die die Harnkontinenz unterstützt, spielt auch eine Rolle bei der Kontrolle des Stuhlgangs. Schwäche oder Schäden an diesen Muskeln können Stuhlinkontinenz verursachen.
- Nervenschäden: Schäden an den Nerven, die den Schließmuskel und die Beckenmuskulatur steuern, können zu einer gestörten Kontrolle über den Stuhlgang führen.
Zusammenspiel von Harn- und Stuhlinkontinenz
Die Nähe und das Zusammenspiel der beteiligten Muskulatur und Nerven bedeutet, dass Harninkontinenz und Stuhlinkontinenz oft gemeinsam auftreten können. Beeinträchtigungen einer Region können die andere beeinflussen:
- Beckenbodenmuskulatur: Ein geschwächter oder geschädigter Beckenboden kann beide Formen der Inkontinenz verursachen.
- Chirurgische Eingriffe: Operationen, die die Prostata und umliegende Strukturen betreffen, können sowohl Harn- als auch Stuhlinkontinenz nach sich ziehen, besonders wenn Nerven beschädigt werden.
Physiologie der Harnblasenfunktion
 Nervale Steuerung
Nervale Steuerung
Die Harnblase des Menschen hat zwei wesentliche Funktionen: die Speicherung und die willentliche Entleerung des Urins. Diese Funktionen sind nicht nur wichtig für den Körper, sondern haben auch einen großen Einfluss auf das tägliche Leben und das soziale Umfeld.
Speicherfunktion
- Langzeit- und Niederdruckfunktion: Die Harnblase kann, Urin über einen längeren Zeitraum ohne nennenswerte Drucksteigerung speichern. Das passiert, indem das glatte Muskelgewebe der Blase sich an die Menge des gespeicherten Urins anpasst.
- Wahrnehmung und Unterdrückung des Harndrangs: Man kann den Drang, auf die Toilette zu gehen, spüren und kontrollieren. Dies hilft, die Entleerung des Urins hinauszuzögern.
- Sphinkteraktivität: Bei mehr gefüllter Blase erhöht sich die Aktivität beider Sphinkter (innere und äußere). Diese Muskeln helfen, den Urin in der Blase zu halten, auch wenn der Druck im Bauch steigt.
Entleerungsfunktion
- Willentliche Aktivierung: Man kann den Entleerungsprozess starten, indem der äußere Sphinkter angespannt wird.
- Koordinierte Entleerung: Der Entleerungsprozess wird durch fein abgestimmte nervale und humorale Steuerungssysteme kontrolliert, sodass der Urin in einer koordinierten Weise entleert werden kann.
Nervale Steuerung
- Verschiedene Nervensysteme: Die Harnblase wird durch das sympathische, parasympathische, somatosensorische und somatomotorische Nervensystem kontrolliert.
- Wichtige Hirnbereiche: Für die Kontrolle und Koordination sind verschiedene Bereiche des Gehirns wie die Pons, das Mittelhirn, der Thalamus und der Hypothalamus verantwortlich.
Reflexe
- Schutzreflexe: Diese Reflexe sorgen dafür, dass der Harn in der Blase bleibt und nicht ungewollt entleert wird. Dies geschieht durch Aktivierung bestimmter Nervensysteme, die die Muskeln an der Blase und an der Harnröhre kontrollieren.
- Koordination der Reflexe: Die Reflexe werden durch Zentren im Hirnstamm koordiniert. Bei einer Schädigung dieser Koordination, etwa durch eine Rückenmarksverletzung, kann es zu Problemen wie Inkontinenz oder unvollständiger Entleerung kommen.
Forschung
- Tierstudien: Viele Erkenntnisse über die Harnblasenfunktion stammen aus Tierstudien, vor allem an Katzen, deren Steuerungssystem dem des Menschen ähnelt.
- Moderne Bildgebung: Neue Bildgebungsverfahren wie funktionelle MRI und PET haben in den letzten Jahrzehnten zu großen Fortschritten im Verständnis der Harnblasensteuerung geführt.
Wenn irgendwo in diesem komplexen Kontrollsystem eine Störung auftritt, kann das zu erheblichen Problemen führen, etwa zur Harninkontinenz oder zu Schwierigkeiten bei der willentlichen Entleerung. Manche Funktionsbereiche der Harnblase sind bisher nicht vollständig erforscht und bieten Raum für weitere Studien.
Erkrankungen der Prostata als Ursache für Harninkontinenz und Entleerungsstörungen
Prostataerkrankungen können vielfältige Auswirkungen auf die Funktion des unteren Harntrakts haben, einschließlich Entleerungsstörungen und Harninkontinenz. Die Prostata ist eine drüsige Struktur, die direkt unterhalb der Blase beim Mann liegt und die Harnröhre umgibt. Da sie eine Schlüsselrolle bei der Harnentleerung spielt, können Erkrankungen oder Veränderungen der Prostata zu Beschwerden und Funktionsstörungen führen.
Die häufigsten Prostataerkrankungen, die zu diesen Problemen führen können, sind:
- Benigne Prostatahyperplasie (BPH): Auch bekannt als Prostatavergrößerung. Es handelt sich um eine nicht-krebsartige Vergrößerung der Prostata, die häufig bei Männern ab dem
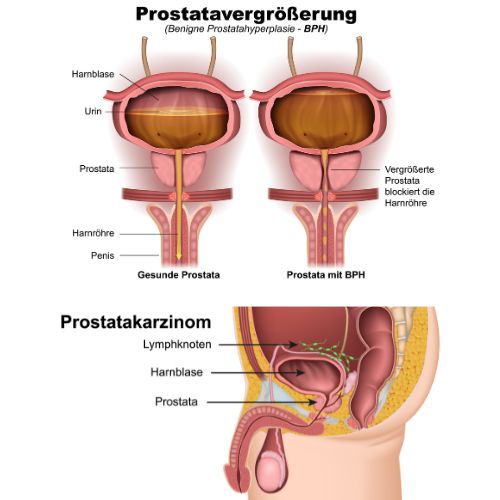 mittleren Alter auftritt. Die vergrößerte Prostata kann Druck auf die Harnröhre ausüben und den Urinfluss behindern, was zu häufigeren Harndrang, nächtlichem Wasserlassen, Schwierigkeiten beim Starten des Harnstrahls, schwachem Strahl und dem Gefühl einer unvollständigen Blasenentleerung führt.
mittleren Alter auftritt. Die vergrößerte Prostata kann Druck auf die Harnröhre ausüben und den Urinfluss behindern, was zu häufigeren Harndrang, nächtlichem Wasserlassen, Schwierigkeiten beim Starten des Harnstrahls, schwachem Strahl und dem Gefühl einer unvollständigen Blasenentleerung führt.
- Benigne Prostatahyperplasie (BPH): Auch bekannt als Prostatavergrößerung. Es handelt sich um eine nicht-krebsartige Vergrößerung der Prostata, die häufig bei Männern ab dem
- Prostatakrebs: Krebs in der Prostata kann, je nach Lage des Tumors, ähnliche Symptome wie BPH verursachen, wenn er das Wachstum des Gewebes und die Harnröhrenkompression bewirkt.
- Prostatitis: Eine Entzündung der Prostata, die akut oder chronisch sein kann. Sie kann Schmerzen beim Wasserlassen, häufigen Harndrang und manchmal Harninkontinenz verursachen.
- Postoperative Prostatachirurgie: Eingriffe an der Prostata, wie die transurethrale Resektion der Prostata (TURP), können manchmal zu vorübergehender Harninkontinenz führen, da die Chirurgie den Schließmuskel der Blase oder die Nerven, die die Blasenfunktion kontrollieren, beeinflussen kann.
Symptome von Entleerungsstörungen und Harninkontinenz aufgrund von Prostataerkrankungen:
- Dranginkontinenz: Plötzlicher und starker Harndrang mit unkontrollierter Urinentleerung.
- Belastungsinkontinenz: Harnverlust bei körperlichen Aktivitäten wie Heben, Husten oder Niesen.
- Überlaufinkontinenz: Harnverlust aufgrund einer überfüllten Blase, die nicht vollständig entleert werden kann.
- Häufiges nächtliches Wasserlassen (Nykturie).
- Schwierigkeiten beim Beginn des Wasserlassens (Harnverhalt).
- Gefühl der unvollständigen Blasenentleerung nach dem Wasserlassen.
Behandlungsmöglichkeiten:
- Medikamente: Verschiedene Medikamente können helfen, die Größe der Prostata zu reduzieren oder die Muskulatur zu entspannen, wodurch der Urinfluss erleichtert wird.
- Operative Verfahren: Bei schweren Symptomen oder Komplikationen ist unter Umständen ein chirurgischer Eingriff angezeigt. Optionen können eine TURP, Laserablation oder Prostatektomie (Entfernung der Prostata) umfassen.
- Katheterisierung: Einige Männer benötigen zeitweise oder dauerhaft einen Katheter, um die Blase zu entleeren.
- Beckenbodentraining: Manchmal kann dies helfen, die Kontrolle über die Blasenfunktion zu verbessern.
- Lifestyle-Veränderungen: Gewichtsabnahme, Vermeidung von Blasenirritanten in der Nahrung und die Begrenzung der Flüssigkeitsaufnahme in den Abendstunden können helfen, die Symptome zu lindern.
Es ist wichtig, dass Männer mit Symptomen von Prostataerkrankungen und möglichen Harninkontinenz-Problemen einen Arzt aufsuchen, um eine korrekte Diagnose und geeignete Behandlung zu erhalten.
Neurogene Aspekte
Funktion des Nervensystems (Nervenfunktion) Die Ausscheidungsfunktion (Entleerungsfunktion) wird maßgeblich vom autonomen Nervensystem (Selbststeuerndes Nervensystem) kontrolliert. Der Sakralplexus (Nervengeflecht im Kreuzbeinbereich) spielt dabei eine zentrale Rolle für die Wahrnehmung des Füllungszustandes der Blase sowie die Steuerung ihrer Entleerung (Ausscheidung).
Gehirn und Wirbelsäule (zentrales Nervensystem) Das Gehirn (das Zentralnervensystem), als Befehlszentrale, empfängt und sendet Signale (Nervensignale), die für die Blasenfunktion (Blasenarbeit) essenziell sind. Diese nervösen Signale verlaufen entlang der Wirbelsäule (Rückenmark) und sind entscheidend für das Timing und die Stärke der Blasenentleerung.
Neurogene Blasenstörungen - Ursachen
Verletzungen oder Erkrankungen, die das Nervensystem betreffen, können zu neurogenen Blasenstörungen führen, die sich in vielfältiger Symptomatik (Symptomen) äußern: Inkontinenz, Dranginkontinenz und Harnverhalt sind nur einige Beispiele. Diese Zustände beeinträchtigen die Lebensqualität erheblich und erfordern eine angepasste Behandlung.
Neurogene Blasenentleerungsstörungen können eine Vielzahl von Ursachen haben und durch verschiedene Faktoren ausgelöst werden. Hier sind einige der häufigsten Gründe für die Entstehung dieser Störungen:
- Spinale Verletzungen (Rückenmarksverletzungen): Verletzungen der Wirbelsäule, insbesondere im Bereich des Rückenmarks, können zu Unterbrechungen der Nervensignale führen, die für die Regulation der Blasenfunktion verantwortlich sind. Beispiele dafür sind Querschnittslähmungen oder Wirbelsäulenfrakturen.
- Neurologische Erkrankungen (Nervenkrankheiten): Verschiedene neurologische Erkrankungen, wie z.B. Multiple Sklerose, Parkinson-Krankheit oder Alzheimer-Demenz, können die Nervenbahnen, die die Blasenfunktion steuern, beschädigen oder stören.
- Schlaganfall (Hirninfarkt): Ein Schlaganfall kann zu einer Schädigung der für die Blasenkontrolle zuständigen Gehirnareale führen und somit neurogene Blasenstörungen auslösen.
- Diabetes mellitus (Zuckerkrankheit): Langjähriger Diabetes kann zu einer diabetischen Neuropathie führen, einer Nervenschädigung, die die Fähigkeit der Blase beeinträchtigen kann, sich ordnungsgemäß zu füllen und zu entleeren.
- Infektionen und Entzündungen: Seltener können Infektionen wie z.B. Herpes Zoster (Gürtelrose) oder Meningitis zu einer neurogenen Blasenfunktionsstörung führen, wenn die Infektion das Nervensystem beeinträchtigt.
- Medikamentöse Nebenwirkungen: Einige Medikamente, besonders solche, die das Nervensystem beeinflussen, können als Nebenwirkung Blasenentleerungsstörungen verursachen.
- Operative Eingriffe: Chirurgische Eingriffe im Bereich des Beckens oder des Rückenmarks können zu Schädigungen der Nervenbahnen führen, die für die Blasenkontrolle notwendig sind.
- Angeborene Fehlbildungen (Geburtsfehler): Bestimmte angeborene Erkrankungen, wie eine Spina bifida, bei der eine unvollständige Entwicklung der Wirbelsäule und des Rückenmarks vorliegt, können neurogene Blasenstörungen verursachen.
- Alterungsprozesse: Das Altern kann zu Veränderungen des Nervensystems führen, die indirekt die normale Blasenfunktion beeinträchtigen.
- Tumore: Tumore im Bereich der Wirbelsäule oder im zentralen Nervensystem können Druck auf die Nervenbahnen ausüben und so die Blasenkontrolle beeinflussen.
Auch Bandscheibenvorfälle können Blasenentleerungsstörungen auslösen, wenn sie auf Nervenwurzeln oder das Rückenmark drücken und dadurch die Nervenbahnen beeinträchtigen, die die Blasenfunktion steuern. Ein Bandscheibenvorfall tritt auf, wenn das weiche Material eines Zwischenwirbelkissens (Bandscheibe) durch einen Riss in der äußeren Schicht (Anulus fibrosus) austritt und auf die Nerven drückt, die in der Nähe des Rückenmarks verlaufen.
Wie Bandscheibenvorfälle Blasenentleerungsstörungen verursachen:
- Druck auf die Nervenwurzeln: Ein Bandscheibenvorfall kann einen direkten Druck auf eine oder mehrere Nervenwurzeln ausüben, die das Signal für die Blasensteuerung liefern. Diese Nervenwurzeln gehen vom Rückenmark aus und sind Teil des Sakralnervenplexus, einer Gruppe von Nerven, die im Beckenbereich liegen.
- Kompression des Rückenmarks: In schwerwiegenderen Fällen kann ein Bandscheibenvorfall dazu führen, dass das weiche Gewebe gegen das Rückenmark drückt, was ebenfalls die Signalübertragung beeinträchtigen kann, insbesondere wenn der Vorfall in der unteren Lendenwirbelsäule oder der oberen Sakralwirbelsäule auftritt, wo Nervenbahnen für die Blasenkontrolle verlaufen.
- Cauda equina-Syndrom: Ein großer Bandscheibenvorfall im Bereich der Lendenwirbelsäule kann das Cauda equina-Syndrom verursachen, ein medizinischer Notfall, der dadurch charakterisiert ist, dass die Nerven im unteren Rückenmassiv zusammengepresst werden. Dies kann u.a. zu Blasen- und Darmstörungen führen.
Symptome von Blasenentleerungsstörungen durch Bandscheibenvorfälle:
- Schwierigkeiten beim Beginn des Wasserlassens (Harnverhalt)
- Verminderte Wahrnehmung des Harndranges
- Schwäche des Harnstrahls
- Unvollständige Blasenentleerung (Restharnbildung)
- Dranginkontinenz (plötzlicher, starker Harndrang mit unkontrolliertem Urinverlust)
Behandlung:
Die Behandlung eines Bandscheibenvorfalls richtet sich nach dem Schweregrad und den Symptomen. Konservative Therapien umfassen Ruhe, Schmerzmedikamente, physikalische Therapie und in manchen Fällen die Injektion von Steroiden um die Entzündung und Schwellung zu verringern. In schwereren Fällen, besonders wenn ein Cauda equina-Syndrom vorliegt, kann eine dringende Operation erforderlich sein, um den Druck auf die Nerven zu mindern und eine dauerhafte Schädigung zu verhindern.
Probleme durch Nervenschäden
Das Nervensystem ist dafür verantwortlich, dass die Blase und der Urin lassen kontrolliert werden. Spezielle Nerven (aus dem Bereich S2-S4, auch als Sakralplexus bekannt) helfen uns zu spüren, wie voll die Blase ist und steuern die Blasenentleerung.
Das Gehirn erhält Signale über den Füllstand der Blase und sendet dann Kommandos aus, um das Harnlassen zu regeln. Die Signale laufen über die Nervenbahnen, die entlang der Wirbelsäule verlaufen.
Bei neurogenen Blasenstörungen funktionieren diese Systeme nicht richtig, was durch Nervenschädigungen oder Krankheiten verursacht werden kann. Das zeigt sich durch verschiedene Symptome wie Inkontinenz, das plötzliche, dringende Bedürfnis zu urinieren oder Schwierigkeiten mit dem Urinlassen überhaupt.
Solche neurogenen Blasenprobleme können entstehen, wenn durch Verletzungen oder Krankheiten wie Multiple Sklerose, Diabetes, Parkinson oder Schlaganfall die Nervensignale gestört werden.
Die Probleme hängen davon ab, wo genau die Nervenschädigung liegt:
- Eine überaktive Blase kann zu plötzlichem, starkem Harndrang führen und man muss oft in kleinen Mengen urinieren.
- Bei einer unteraktiven Blase kann sich die Blase nicht gut zusammenziehen, was zu schwachem Urinstrahl und Resturin in der Blase führt.
- Detrusor-Sphinkter-Dyssynergie heißt, dass Blasenmuskel und Schließmuskel nicht gut zusammenarbeiten. Das kann zu hohem Druck in der Blase und Rückfluss in die Nieren führen.
Diese Probleme können wiederum zu weiteren Schwierigkeiten wie häufigen Harnwegsinfektionen, Blasensteinen und Nierenschäden führen. Die Behandlung hängt von der Art des Problems ab und kann Medikamente, spezielles Blasentraining oder Operationen beinhalten. Wichtig ist, dass Ärzte unterschiedlicher Fachrichtungen zusammenarbeiten, um das beste Ergebnis zu erreichen.
Fachübergreifene Behandlung
Bei der interdisziplinären Betreuung arbeiten also Ärzte aus verschiedenen Bereichen zusammen, um rundum zu helfen:
Durch diese Zusammenarbeit wird sichergestellt, dass nicht nur die Blasenstörung behandelt wird, sondern auch andere Gesundheitsprobleme.
- Experten wie Nervenärzte (Neurologen), Urologen und Physiotherapeuten bringen ihre Fähigkeiten ein und erstellen einen individuellen Behandlungsplan.
- So verbessert sich die Kommunikation zwischen den Behandlern und es werden unnötige Doppeluntersuchungen vermieden.
- Vor allem wird die Lebensqualität in den Blick genommen und sowohl medizinische als auch soziale und emotionale Aspekte berücksichtigt.
