Die neurogene Blase umfasst eine Reihe von Blasenfunktionsstörungen, die durch eine Funktionsstörung des Nervensystems ausgelöst werden. Die Steuerung der Blasenentleerung und -füllung ist ein komplexes Zusammenspiel von zentralen und peripheren Nerven, und eine Beeinträchtigung dieser Nervenbahn kann zu verschiedenen Problemen führen, darunter Inkontinenz und Harnverhalt. Diese Bedingungen können tiefgreifende Auswirkungen auf die Lebensqualität der Betroffenen haben.
Für Menschen, die sich mit dieser Problematik auseinandersetzen müssen, kann ein umfassender Ratgeber zu neurogenen Blasenstörungen wertvolle Informationen und Unterstützung bieten.
Individuelle Versorgung sichern – Petition unterstützen!
Der Gesetzgeber plant Einschnitte bei Hilfsmitteln wie Einmalkatheter (ISK) & Stoma-Produkten. Das bedroht Wahlfreiheit und Versorgungssicherheit.
 QR-Code
QR-CodeWas ist eine neurogene Blase?
Eine neurogene Blase ist eine Funktionsstörung der Harnblase, die durch eine gestörte Nervenversorgung verursacht wird. Diese Bedingung kann das normale Füll- und Entleerungsmuster der Blase erheblich beeinflussen. Die Ursachen und Symptome sind vielfältig und hängen von der Lage und dem Ausmaß der neurologischen Schädigung ab.
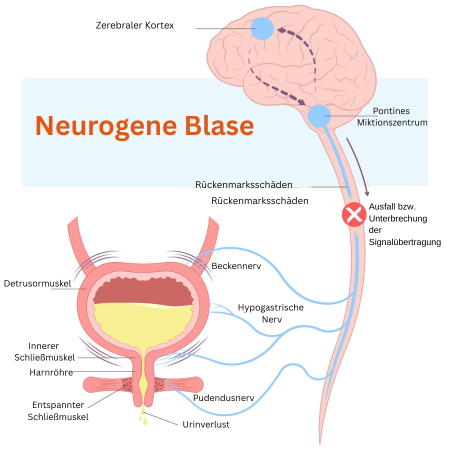 Hauptsymptome der neurogenen Blase
Hauptsymptome der neurogenen Blase
Blasenspeicherstörung (Spastische neurogene Blase):
- Dies bezieht sich auf die Unfähigkeit, den Urin in der Blase zu speichern. Folgen sind unter anderem:
- Erhöhter Harndrang.
- Dranginkontinenz (häufiger unkontrollierter Urinverlust aufgrund plötzlicher Blasenkontraktion).
- Pollakisurie (häufiges Wasserlassen kleiner Mengen).
- Detrusor-Sphinkter-Dyssynergie
Blasenentleerungsstörung (Schlaffe neurogene Blase):
- Diese tritt auf, wenn die Blase nicht vollständig entleert werden kann. Folgen sind unter anderem:
- Schwierigkeiten beim Beginn der Miktion.
- Unterbrochener oder schwacher Harnstrahl.
- Gefühl einer unvollständigen Entleerung.
- Harnverhalt und Harnretention (vollständige Unfähigkeit, die Blase zu entleeren)
Sekundäre Symptome:
- Dies sind Symptome die durch Blasenstörungen verursacht werden können:
- Wiederkehrende Harnwegsinfektionen: Durch unvollständige Entleerung bleibt Urin in der Blase, was ein fruchtbarer Boden für Bakterien ist.
- Schäden der Harnblase und der oberen Harnwege: Harnverhalt kann zu Hydroureter und Hydronephrose und letztlich zu chronischen Nierenschäden führen.
Ein akuter Harnverhalt ist darüber hinaus ein Notfall, bei dem die Blase voll ist, aber keine Urinausscheidung stattfindet. Dies kann durch eine Blockade der Harnwege, neurologische Probleme oder Muskelschwäche verursacht werden.
Diese Zustände erfordern oft sofortige medizinische Intervention, wie z.B. die Katheterisierung, um den Urin zu entleeren und weiteren Komplikationen vorzubeugen. Langfristig muss die zugrunde liegende Ursache behandelt werden, um eine Verbesserung der Blasenfunktion zu erreichen und wiederkehrende Episoden zu verhindern.
Speicher- und Entleerungsstörungen können in Abhängigkeit von der neurogenen Ursache auch gemeinsam auftreten. Eine neurogene Blase kann komplex und herausfordernd sein, aber mit der richtigen Diagnose und Behandlung können viele Menschen ihre Symptome effektiv managen. Ein holistischer Ansatz, der medizinische, therapeutische und verhaltensbasierte Interventionen kombiniert, bietet die besten Chancen auf eine Verbesserung der Lebensqualität.
Ursachen und Klassifikation der neurogenen Blase
Die Ursachen für eine neurogene Blase sind vielfältig und lassen sich basierend auf den betroffenen neurologischen Segmenten und physiopathologischen Mechanismen klassifizieren. Im Folgenden werden die Ursachen und die Klassifikationen detailliert dargestellt:
Rückenmarksschädigungen:
- Zervikal und Thorakal: Verletzungen oberhalb des sakralen Blasenzentrums (S2-S4) führen oft zu einer spastischen Blase und unkontrollierten Reflexkontraktionen.
- Lumbal und Sakral: Verletzungen auf dieser Höhe können zu einer schlaffen Blase und Harnverhalt führen
Zentrale neurologische Erkrankungen:
- Multiple Sklerose (MS): Demyelinisierende Läsionen können die Blasenkontrolle beeinträchtigen, was oft zu gemischten Symptomen führt.
- Parkinson-Krankheit: Die dopaminerge Dysfunktion wirkt sich auch auf die Blasenentleerung aus.
- Neurodegenerative Erkrankungen: Amyotrophe Lateralsklerose (ALS): Eine schwerwiegende neurodegenerative Erkrankung, die sowohl obere als auch untere Motoneuronen betrifft.
Periphere neuropathische Ursachen:
- Langzeitdiabetes: Hyperglykämie führt zur diabetischen Polyneuropathie, einschließlich der Nerven, die die Blase steuern.
- Periphere Nervenverletzungen: Traumata oder chirurgische Eingriffe können die periphere Blaseninnervierung beeinträchtigen.
- Hereditäre Neuropathien: Charcot-Marie-Tooth-Krankheit. Eine Gruppe genetisch bedingter peripherer Neuropathien, die die Blasenfunktion beeinträchtigen können.
Weitere Ursachen:
- Neurotoxische Substanzen
- Chemotherapie: Einige chemotherapeutische Medikamente können neurotoxisch wirken und Blasenkontrollstörungen hervorrufen.
- Alkoholmissbrauch: Chronischer Missbrauch kann zu einer alkoholbedingten peripheren Neuropathie führen.
- Autoimmunerkrankungen
- Guillain-Barré-Syndrom: Eine akute entzündliche demyelinisierende Polyneuropathie, die zu temporären oder dauerhaften Blasenstörungen führen kann.
- Entzündliche Erkrankungen
- Transverse Myelitis: Eine entzündliche Erkrankung des Rückenmarks, die sowohl die sensorische als auch die motorische Funktion der Blase beeinträchtigen kann.
- Neurosarkoidose: Sarkoidose, die das Nervensystem betrifft und zur neurogenen Blase führen kann.
- Infektionserkrankungen
- Neuroborreliose: Eine durch Borrelia burgdorferi verursachte neurologische Manifestation der Lyme-Borreliose, die die Blasenkontrolle stören kann.
- Poliomyelitis: Eine virale Infektion, die motorische Neuronen im Rückenmark zerstört und zur Lähmung der Blasenmuskulatur führen kann.
- Traumatische Hirnverletzungen
- Schädel-Hirn-Traumata: Verletzungen des Gehirns, die die Kontrolle über die Blase beeinträchtigen können, insbesondere wenn sie das Frontalhirn oder die Basalganglien betreffen.
- Tumoren
- Spinale Tumoren: Tumoren des Rückenmarks, die Druck auf die Blasenkontrollzentren ausüben und neurologische Schädigungen verursachen können.
- Intrakranielle Tumoren: Gehirntumoren, insbesondere solche, die Hirnregionen betreffen, die an der Blasenkontrolle beteiligt sind.
- Ischämische Schädigungen
- Schlaganfall (zerebrovaskulärer Unfall): Eine Unterbrechung der Blutzufuhr zum Gehirn, die zu Funktionsstörungen der Blase führen kann.
- Spinale vaskuläre Schäden: Z.B. durch Rückenmarksinfarkt.
- Degenerative Wirbelsäulenerkrankungen
- Bandscheibenvorfälle: Hernien, die auf die Spinalnervenwurzeln drücken und Blasenfunktionsstörungen verursachen können.
- Spinalkanalstenose: Eine Verengung des Rückenmarkskanals, die zu einer Kompression der Nerven führt.
- Kongenitale Anomalien
- Spina bifida: Kongenitale Defekte, bei denen die Rückbildung des Neuralrohrs unvollständig ist, verursachen oft neurogene Blasen.
- Andere kongenitale Fehlbildungen: z.B. kaudale Regressionssyndrome und Tethered Cord Syndrom.
Diagnostik bei Neurogener Blase
Ein multidisziplinärer Ansatz ist notwendig, um eine neurogene Blase korrekt zu diagnostizieren. Die Diagnose basiert auf einer ausführlichen klinischen Untersuchung und spezifischen diagnostischen Tests:
Anamnese und klinische Untersuchung:
- Umfassende medizinische Anamnese, die auf neurologische Erkrankungen und frühere Operationen oder Verletzungen fokussiert.
- Physische und neurologische Untersuchung zur Beurteilung von Sensation (Empfindungen oder sensorischen Fähigkeiten) und Motorik in unteren Extremitäten und Becken.
Urodynamische Untersuchungen:
- Zystometrie: Misst die Blasendruck-Volumen-Beziehung während der Füllung.
- Druck-Fluss-Studien: Identifiziert obstruktive und funktionelle Miktionsstörungen.
- Elektromyographie (EMG): Überwacht die Muskelaktivität des Blasenschließmuskels während der Füllungs- und Entleerungsphasen.
Bildgebende Verfahren:
- Ultraschall: Beurteilung der Blase, der Nieren und der anatomischen Struktur vor und nach dem Wasserlassen.
- Magnetresonanztomographie (MRT) oder Computertomographie (CT): Gut zur Identifizierung von Nervenschäden oder Pathologien im Zentralnervensystem.
Endoskopische Untersuchung:
- Zystoskopie: Ermöglicht die direkte Visualisierung der Harnröhre und der Blase zur Identifikation von strukturellen Anomalien oder Tumoren.
Behandlungsansätze
Die Behandlung richtet sich nach der spezifischen Art der neurogenen Blasenstörung und der Grunderkrankung. Sie umfasst konservative, medikamentöse und chirurgische Maßnahmen.
- Blasen- und Beckenbodentraining: Verhaltensinterventionen und Übungen, die helfen, die Blasenkontrolle zu verbessern.
- Biofeedback und Elektrostimulation: Techniken zur Verbesserung der Blasenkontrolle und Muskelstärkung.
- Medikamentöse Therapie:
- Anticholinergika: Zur Kontrolle hyperaktiver Blasenmuskeln, um unfreiwillige Kontraktionen zu reduzieren.
- Alpha-Blocker: Entspannen die Blasenmuskulatur und den Blasenauslass, erleichtern das Wasserlassen.
- Intravesikale Botulinumtoxin-Injektionen: Reduzieren unkontrollierte Blasenkontraktionen durch Lähmung der Blasenwand.
- Invasive Therapien:
- Intermittierende Katheterisierung: Periodische Einlage eines Katheters zur Blasenentleerung.
- Dauerhafte Katheterisierung: Suprapubischer Katheter oder Blasenstoma, falls intermittierende Katheterisierung nicht möglich ist.
- Sakrale Neuromodulation: Implantation eines Geräts, das elektrische Stimulation der sakralen Nerven bietet und die Blasenfunktion moduliert.
- Chirurgische Eingriffe: Blasenaugmentation (Vergrößerung der Blasenkapazität) oder Neoblastersatz.
- Blasenaugmentation: Eine Lösung für die neurogene Blase
Die Blasenaugmentation, auch bekannt als Zystoplastik, ist ein chirurgisches Verfahren, das darauf abzielt, die Kapazität der Harnblase zu erhöhen. Diese Methode findet besonders im Kontext der Behandlung der neurogenen Blase Anwendung. Eine neurogene Blase tritt auf, wenn die Nerven, die die Blasen- und Harnfunktion steuern, beeinträchtigt sind. Dies kann durch neurologische Erkrankungen wie Multiple Sklerose, Rückenmarksverletzungen oder spina bifida verursacht werden.
Die Blasenaugmentation wird dann in Betracht gezogen, wenn konservative Therapien wie Medikamente oder intermittierender Katheterismus nicht ausreichen, um die Symptome zu kontrollieren. Bei diesem Verfahren wird die Blase chirurgisch vergrößert, indem ein Teil des Darms verwendet wird, um die Blase zu erweitern. Dadurch kann mehr Urin gespeichert werden, was die Lebensqualität der Betroffenen erheblich verbessern kann.
Vor der Operation wird eine gründliche Evaluierung durchgeführt, um die Eignung des Patienten für die Blasenaugmentation festzustellen. Der Eingriff selbst besteht darin, einen Abschnitt des Darms, normalerweise Ileum oder Kolon, zu entnehmen und diesen mit der vorhandenen Blasenwand zu verbinden. Diese Darmintegration bewirkt eine Vergrößerung des Blasenvolumens und verbessert so die Speicherkapazität.
Potenzielle Komplikationen und Nachsorge
Wie bei jedem chirurgischen Verfahren kann es auch bei der Blasenaugmentation zu Komplikationen kommen. Dazu gehören Infektionen, Darmobstruktionen, Blasensteine oder ein Risiko für eine Malabsorption aufgrund der Nutzung eines Darmsegments. Auch die langfristige Funktion des augmentierten Bereichs muss überwacht werden. Patienten benötigen in der Regel eine kontinuierliche Nachsorge, einschließlich regelmäßiger Kontrolle durch bildgebende Verfahren und urodynamische Tests, um die Funktion der Blase zu bewerten.
Lebensqualität und Langzeitergebnisse
Viele Patienten berichten über eine signifikante Verbesserung der Lebensqualität nach der Blasenaugmentation. Sie erfahren weniger Drang- und Inkontinenzepisoden und können ihre täglichen Aktivitäten wieder uneingeschränkter ausführen. Langzeitstudien zeigen, dass die meisten Patienten dauerhaft von der Operation profitieren, wobei einige wenige möglicherweise weitere Eingriffe zur Anpassung benötigen.
Die Blasenaugmentation stellt eine wichtige Option zur Behandlung der neurogenen Blase dar, besonders bei Patienten, für die andere Therapieverfahren nicht erfolgreich sind. Durch die Möglichkeit, die Blasenfunktion nachhaltig zu verbessern, kann dieses Verfahren entscheidend zur Erhöhung der Lebensqualität beitragen. Dennoch erfordert es eine sorgfältige Abwägung der Risiken und Vorteile sowie eine langfristige Nachsorge, um die besten Ergebnisse für den Patienten sicherzustellen.
Lebensstil und Prävention
Ein proaktiver Lebensstil und geeignete Vorsorgemaßnahmen können helfen, das Fortschreiten der Erkrankung und Komplikationen zu verhindern:
- Hygiene und Flüssigkeitsaufnahme: Regelmäßiges Entleeren und ausreichende Flüssigkeitszufuhr, um Harnwegsinfektionen zu verhindern.
- Gesunde Ernährung: Vermeidung uropathogener Substanzen und Förderung einer ballaststoffreichen Diät zur Vermeidung von Verstopfung, die die Blasenkontrolle verschlechtern kann.
- Regelmäßige medizinische Nachsorge: Ständige Überwachung und Anpassung der Therapie durch spezialisierte Fachärzte.
Die Behandlung und das Management einer neurogenen Blase erfordern ein hohes Maß an medizinischem Fachwissen und eine umfassende, personalisierte Betreuung. Mit einem interdisziplinären Ansatz und neuesten Therapien können viele Betroffene eine signifikante Verbesserung ihrer Lebensqualität erreichen und ein nahezu normales Leben führen. Eine frühe Diagnose und gezielte Therapie sind entscheidend, um langfristige Komplikationen zu vermeiden und die Blasenfunktion zu optimieren.
Weitere Artikel zum Thema:








